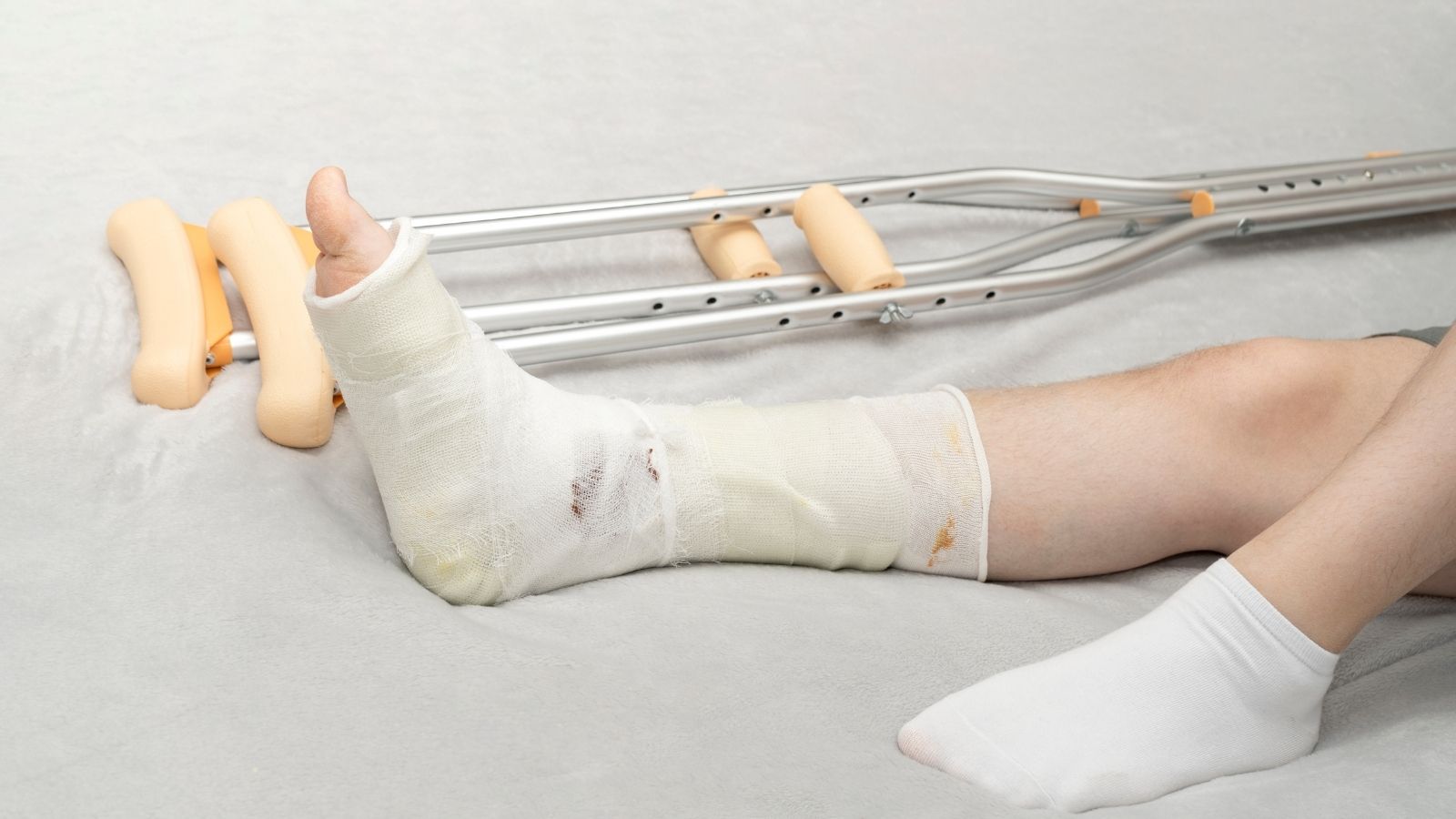
Travma cerrahisi, ani yaralanmalar sonrası ortaya çıkan doku ve organ hasarlarını hızlı ve etkin şekilde tedavi etmeyi amaçlayan bir tıbbi disiplindir. Bu yaklaşım, hastanın hayati fonksiyonlarını korumak ve kalıcı hasarı en aza indirmek için yapılandırılmıştır.
Travma yönetimi protokolleri, hastanın olay yerinden acil servise ulaşmasından itibaren sistematik değerlendirme basamaklarını içerir. İlk ve ileri yaşam desteği uygulamalarıyla dolaşım, solunum ve bilinç durumu stabilizasyonu hedeflenir.
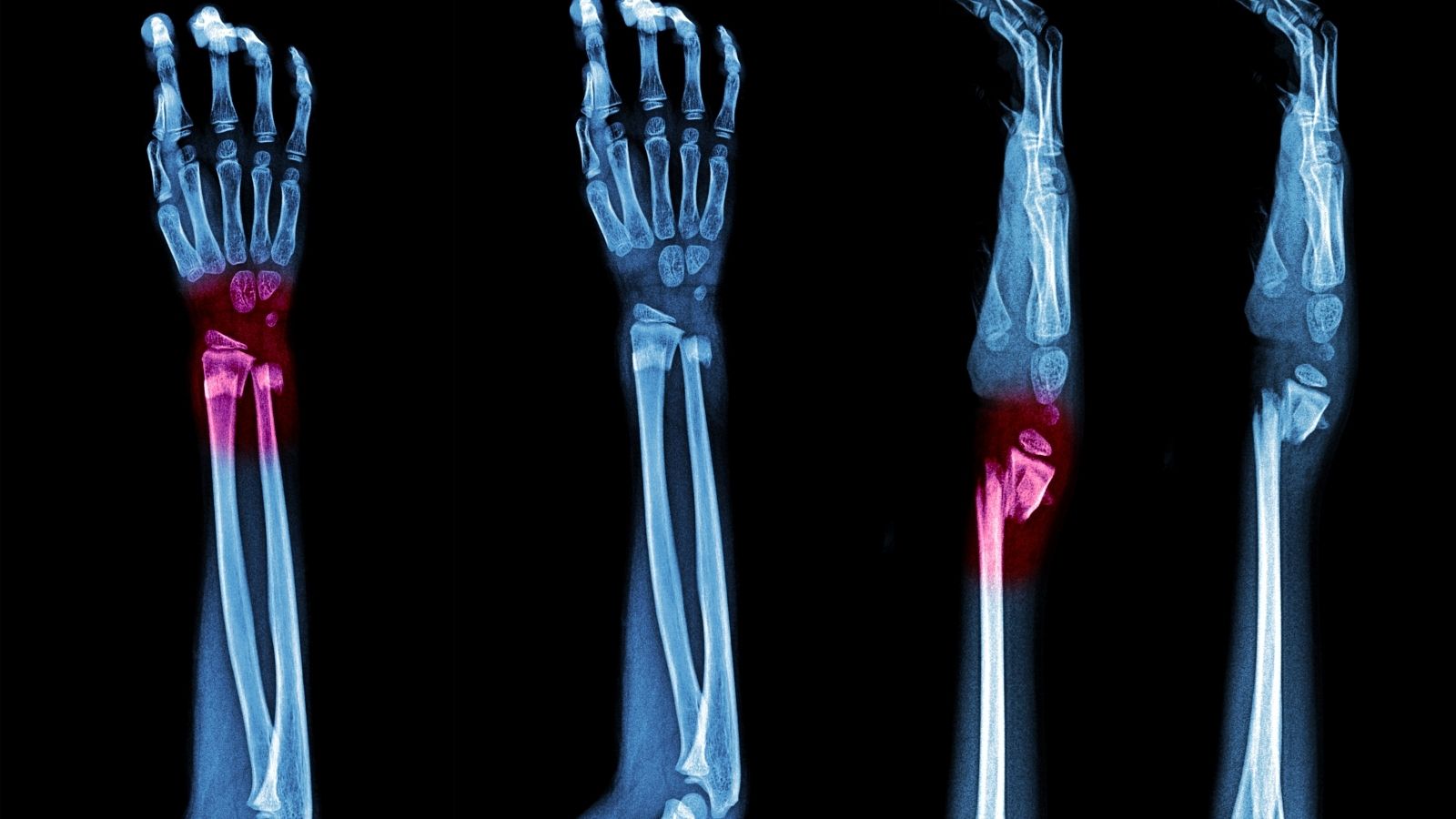
Travmada tanısal yöntemler, hızlı görüntüleme tekniklerinin kullanımıyla yaralanmanın kapsamını doğru belirlemeye odaklanır. Radyografi, ultrasonografi ve BT incelemeleri, iç organ hasarı ve kemik kırıklarının ayrıntılı analizine olanak sağlar.
Travma tedavi stratejileri, cerrahi ve cerrahi dışı yaklaşımların hastanın klinik durumuna göre birlikte kullanılmasını içerir. Cerrahi müdahaleler hasarlı dokuyu onarmayı amaçlarken rehabilitasyon süreci fonksiyonların güvenli şekilde geri kazanılmasını destekler.
| Bilmeniz Gerekenler | Bilgi |
| Tanım | Travma cerrahisi, trafik kazası, yüksekten düşme, ateşli silah yaralanması, kesici-delici alet yaralanması gibi nedenlerle oluşan ciddi kas-iskelet sistemi yaralanmalarının cerrahi tedavisidir. |
| Hedef | Hayati tehlikenin ortadan kaldırılması, hasarlı organ ve dokuların onarımı, fonksiyonun yeniden kazandırılması ve komplikasyonların önlenmesidir. |
| Kapsam | Kırıklar, çıkıklar, açık yaralar, damar-sinir yaralanmaları, ezilme ve doku kayıpları gibi ortopedik ve yumuşak doku travmalarını içerir. |
| İlk Değerlendirme | Travmalı hastada yaşamı tehdit eden durumların hızlıca tanımlanması (ABCDE yaklaşımı), vital bulguların değerlendirilmesi, kanama kontrolü ve stabilizasyon yapılır. |
| Tanı Yöntemleri | Röntgen, BT, MRG, ultrason, damar görüntüleme (anjiyografi), kan testleri ve travmanın tipine göre ileri tanı yöntemleri uygulanır. |
| Kırık Türleri | Kapalı kırık, açık kırık, parçalı kırık, sıkışma kırığı, spiral kırık gibi farklı tiplerde olabilir ve tedavi buna göre planlanır. |
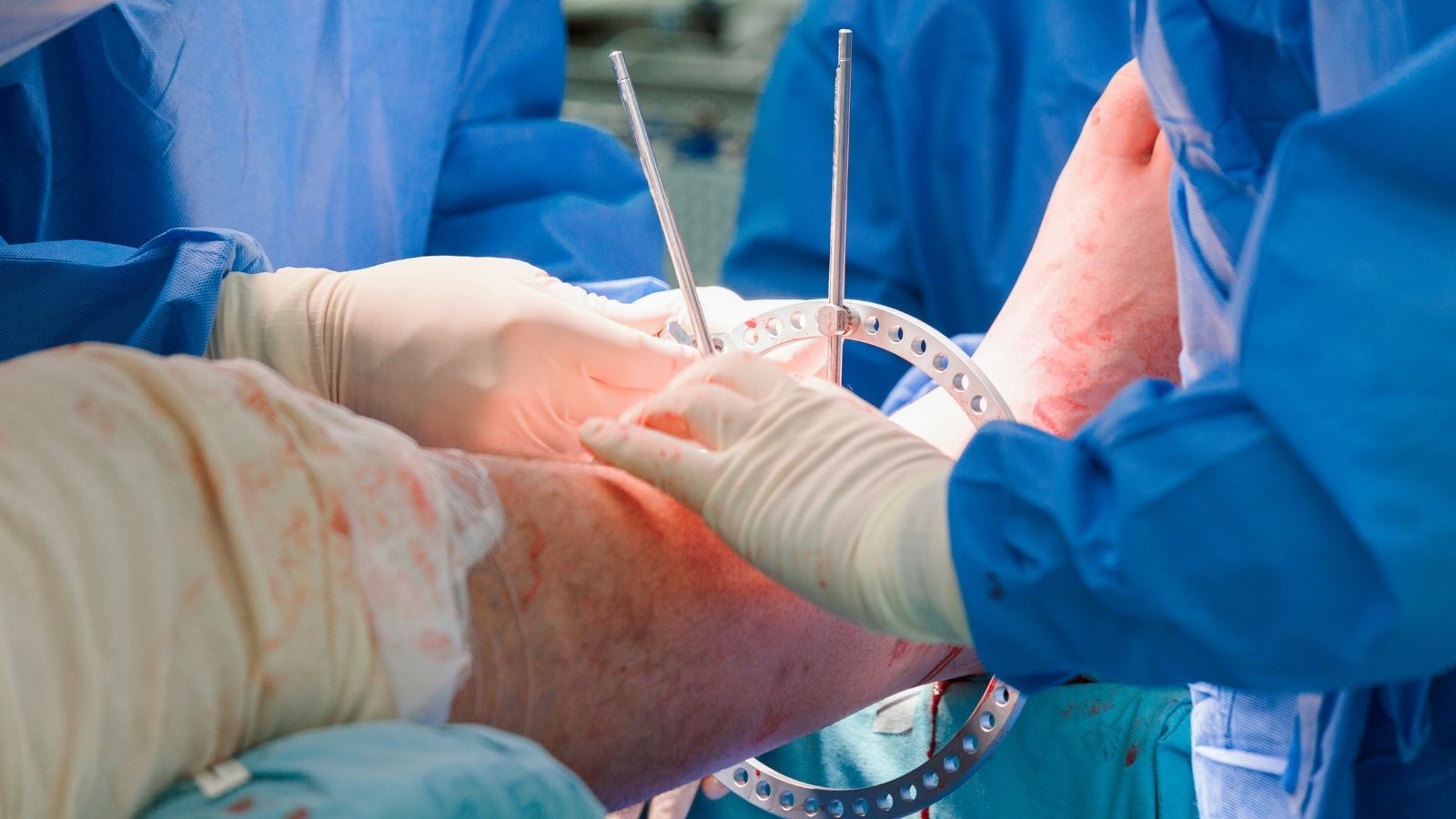
| Cerrahi Tedavi Yöntemleri | İnternal fiksasyon: Plak, vida, çivi gibi materyallerle kemiklerin içten sabitlenmesi. Eksternal fiksasyon: Vücut dışından sabitleme sistemleriyle geçici veya kalıcı tespit. Revizyon cerrahisi: Başarısız ya da enfekte cerrahilerin düzeltilmesi. |
| Acil Müdahale Gerektiren Durumlar | Açık kırıklar, büyük damar veya sinir yaralanmaları, ezilme sendromu, kompartman sendromu, pelvik kırıklar, çoklu travmalar. |
| Yumuşak Doku Onarımı | Kas, tendon, damar ve sinir onarımları yapılabilir. Geniş doku kayıplarında flep veya greft uygulamaları gerekebilir. |
| Ameliyat Sonrası Süreç | Ağrı kontrolü, enfeksiyon riski yönetimi, erken mobilizasyon, fizik tedavi ve rehabilitasyon süreci önem taşır. |
| Komplikasyonlar | Enfeksiyon, kan kaybı, sinir hasarı, geç kaynama veya kaynamama, eklem sertliği, emboli, uzun dönem fonksiyon kaybı. |
| Rehabilitasyon | Ameliyat sonrası süreçte fizyoterapi ile eklem hareket açıklığı korunur, kas gücü yeniden kazanılır ve günlük yaşama dönüş hızlandırılır. |
| Multidisipliner Yaklaşım | Ortopedi, genel cerrahi, plastik cerrahi, anestezi, fizik tedavi, yoğun bakım ve psikososyal destek ekipleriyle koordineli bir şekilde yürütülür. |
| Takip | Kırık iyileşmesinin radyolojik olarak izlenmesi, yara iyileşmesi, fonksiyonel kapasite değerlendirmesi ve gerekirse protez/implant takibi yapılır. |
| Prognoz | Yaralanmanın ciddiyetine, müdahalenin hızına ve tedavi planına bağlıdır. Erken, doğru ve multidisipliner tedavi ile fonksiyonel iyileşme sağlanabilir. |
Yazı İçeriği
Travma Cerrahisi Nedir?
Travma cerrahisi, ani ve ciddi yaralanmaların cerrahi tedavisini konu alan tıp dalıdır. Trafik kazaları, düşmeler, ateşli silah yaralanmaları ve diğer travmatik olaylar sonucu oluşan iç ve dış hasarların hızlı ve etkili bir şekilde onarılmasını amaçlar. Bu alanda görev yapan cerrahlar, genellikle acil müdahalelerle hayati tehlikeyi ortadan kaldırır ve organ fonksiyonlarını korumaya çalışır. Multidisipliner bir yaklaşımla uygulanır.
Çoklu yaralanmalarda uygulanan Hasar Kontrol Ortopedisi nedir?
Acil servise çoklu yaralanma ile gelen bir hasta ile karşılaştığımızda, biz hekimlerin önceliği her zaman hayatta kalımı sağlamaktır. Eskiden, kırılan her kemiğin hemen o an, saatler süren ameliyatlarla tamir edilmesi gerektiği düşünülürdü. Ancak tıp dünyasındaki tecrübelerimiz bize şunu öğretti: Vücut büyük bir travma geçirdiğinde zaten ciddi bir biyolojik şoktadır. Bu hassas dönemde, örneğin uyluk kemiği gibi büyük bir kemiği düzeltmek için uzun süren bir ameliyat yapmak, vücuda “ikinci bir darbe” vurmak anlamına gelir. Bu durum hastanın zaten zorlanan metabolizmasını iflas ettirebilir.
İşte bu noktada “Hasar Kontrol Ortopedisi” devreye girer. Bu yaklaşımın mantığı, hastayı yormadan, sadece hayati risk taşıyan durumları kontrol altına almaktır. Hastanın fizyolojik durumu dengelenene kadar büyük ameliyatları erteleriz. Çünkü vücut “ölümcül üçlü” dediğimiz tehlikeli bir döngüye girme riski taşır. Bu döngüde vücut ısısı düşer, kanın pıhtılaşma yeteneği azalır ve kan asidik hale gelir. Bu aşamada yapacağımız ağır bir cerrahi, hastayı kaybetmemize neden olabilir. Bunun yerine, kırıkları geçici sistemlerle sabitler ve hastayı yoğun bakıma alırız. Hastanın genel durumu ne zaman düzelirse, asıl kalıcı ameliyatı o zaman yaparız.
Hasar kontrol aşamasında dikkat ettiğimiz hayati parametreler şunlardır:
- Vücut ısısı
- Kanın asit düzeyi
- Pıhtılaşma faktörleri
- Kan basıncı
Leğen kemiği kırıklarında ilk müdahale neden önemlidir?
Leğen kemiği, yani pelvis, vücudumuzun merkezinde yer alan ve çok zengin bir damar ağına komşuluk eden bir yapıdır. Bu bölgedeki kırıklar, ortopedik travmaların en tehlikelisi sayılabilir çünkü kemiklerin yerinden oynaması, saniyeler içinde litrelerce kanın karın boşluğuna dolmasına neden olabilir. Bu tür bir hasta geldiğinde önceliğimiz kemiğin estetik duruşu değil kanamanın durdurulmasıdır. Leğen kemiği bir havuz gibidir; kırıldığında hacmi genişler ve bu genişleyen boşluğa kan dolar. Bizim amacımız bu hacmi daraltmaktır.
Acil müdahalede genellikle çarşaf veya özel “pelvik binder” dediğimiz kemerler kullanarak leğen kemiğini sıkıştırırız. Bu basit görünen işlem aslında bir hayat kurtarma manevrasıdır. Kanamayı baskılayarak durdurur ve hastaya zaman kazandırır. Hasta biraz toparlandığında ise “eksternal fiksatör” dediğimiz, dışarıdan uygulanan metal iskelet sistemleri ile kemiği daha sağlam bir şekilde sabitleriz. Bu cihazlar, hem karın içi basıncı kontrol altında tutar hem de hastanın bakımını kolaylaştırır. Bu aşamadan sonra, hasta tamamen stabil hale gelene kadar bekler ve ardından kalıcı plak-vida ameliyatlarını planlarız.
Leğen kemiği yaralanmalarında risk oluşturan faktörler şunlardır:
- Damar yaralanmaları
- Sinir hasarları
- İç organ kanamaları
- Mesane yırtıkları
Akut Kompartman Sendromu nasıl anlaşılır?
Travma sadece kemiği kırmaz, etrafındaki yumuşak dokuyu da ezer. Kol ve bacaklarımızda kaslar, “fasya” dediğimiz esnek olmayan zarların içinde, odacıklar halinde paketlenmiştir. Kırık veya ezilme sonrası bu odacıkların içinde kanama ve ödem başlarsa, içerideki basınç hızla yükselir. Ancak dışarıdaki zar esnemediği için bu basınç, o bölgedeki damarları sıkıştırır ve kan akışını durdurur. Buna “Akut Kompartman Sendromu” diyoruz. Bu durum ortopedinin en acil ameliyat gerektiren durumlarından biridir.
Eğer bu duruma dakikalar veya saatler içinde müdahale edilmezse kaslar oksijensiz kalır ve ölmeye başlar. Bu doku ölümü geri dönüşsüzdür; yani felç, his kaybı veya uzvun tamamen kaybedilmesiyle sonuçlanabilir. Bu sendromun ilacı veya bekleme tedavisi yoktur. Tek çare, cildi ve kas zarını boydan boya keserek içerideki basıncı boşaltmaktır. Biz buna “fasiyotomi” diyoruz. Yara, ödem inene kadar açık bırakılır ve günler sonra kapatılır. Hastalarımız bazen bu büyük kesilerden korksa da bu izler aslında kurtarılmış bir bacağın nişanesidir.
Bu sendromun en belirgin işaretleri şunlardır:
- Şiddetli ağrı
- Gerginlik hissi
- Uyuşukluk
- Karıncalanma
- Hareket kaybı
Açık kırıklarda enfeksiyon riski nasıl önlenir?
Kırılan kemiğin cildi delip dışarı çıktığı durumlara açık kırık diyoruz. Bu durum kemik iliğinin dış dünyadaki mikroplarla doğrudan temas etmesi demektir ve ciddi bir enfeksiyon riski taşır. Açık kırıklarda zamanla yarışırız ancak bu yarış sadece hızla ilgili değildir, yapılan temizliğin kalitesiyle ilgilidir. Eskiden “6 saat kuralı” dediğimiz katı bir zaman sınırı vardı, ancak günümüzde biliyoruz ki ilk 24 saat içinde yapılan çok iyi bir temizlik de aynı başarıyı sağlamaktadır.
Ameliyathanede bu yaraları litrelerce özel serumlarla yıkarız. Gözle görülemeyen en ufak bir toprak parçası veya kıyafet lifi bile enfeksiyona yol açabileceği için mikroskobik bir titizlikle çalışırız. Canlılığını yitirmiş, ezilmiş dokuları acımadan temizleriz çünkü ölü doku bakteriler için mükemmel bir besiyeridir. Temizlik bittikten sonra kemiği sabitleriz ancak cildi hemen kapatmayabiliriz. Cildin kapatılması veya yama yapılması işlemi genellikle birkaç gün sonraya, dokunun iyileşmeye başladığı zamana bırakılır. Ayrıca hastaya hemen güçlü antibiyotikler başlarız ve tetanoz aşısını mutlaka kontrol ederiz.
Açık kırık tedavisinde kullanılan yöntemler şunlardır:
- Cerrahi yıkama
- Ölü doku temizliği
- Antibiyotik tedavisi
- Geçici sabitleme
- Doku nakli
Uzun kemik kırıklarında hangi tedavi yöntemleri kullanılır?
Uyluk (femur) veya kaval (tibia) kemiği gibi vücudun yükünü taşıyan uzun kemiklerin kırıklarında, eskiden alçıyla aylarca yatağa mahkûm kalan hastalar artık modern yöntemlerle çok daha hızlı ayağa kalkabiliyor. Bu kırıklarda temel olarak iki ana yöntem kullanıyoruz: Kemiğin içinden geçen çiviler veya dışından destekleyen plaklar.
İntramedüller çivileme dediğimiz yöntem kemiğin ilik boşluğuna yerleştirilen uzun bir metal çubuktur. Bu yöntem biyomekanik olarak harikadır çünkü yükü kemikle paylaşır. Hasta ameliyattan hemen sonra, hatta bazen ertesi gün üzerine basıp yürüyebilir. Kesi çok küçüktür, kanama azdır ve iyileşme hızlıdır. Ancak her kırık tipi çiviye uygun değildir. Özellikle ekleme çok yakın kırıklarda veya parçalı kırıklarda çivinin tutunması zor olabilir.
Diğer yöntem ise “MIPO” dediğimiz, minimal invaziv plak cerrahisidir. Eskiden plak takmak için bacağı boydan boya açardık, bu da kemiğin beslenmesini bozardı. Şimdi ise cildin altından tünel açarak plağı kaydırıyor ve sadece vidaların gireceği küçük delikler açıyoruz. Bu sayede kırık bölgesindeki kan pıhtısına, yani iyileşmeyi başlatan o doğal yapıya hiç dokunmuyoruz. Bu “biyolojik tespit” yöntemi, kemiğin çok daha hızlı kaynamasını sağlıyor. Özellikle kaval kemiği kırıklarında çivi uygulamasının bazen diz önü ağrısı yapabildiği durumlarda, plak yöntemi hastalar için konforlu bir alternatif sunuyor.
Uzun kemik kırıklarında cerrahi hedefler şunlardır:
- Doğru hizalama
- Erken yük verme
- Eklem hareketi
- Kas gücünün korunması
Yaşlılarda kalça kırığı ameliyatı neden geciktirilmemelidir?
Yaşlı bir bireyde kalça kırığı meydana geldiğinde, bu durum sadece bir kemik problemi değil genel bir sağlık krizidir. İleri yaştaki hastaların vücut rezervleri sınırlıdır ve yatağa bağımlı kalmayı tolere edemezler. Bu yüzden dünya genelindeki tüm kılavuzlar, yaşlı kalça kırığı hastalarının ilk 48 saat içinde ameliyat edilmesini şart koşar. Ameliyatı geciktirdiğimiz her gün, hatta her saat, hastanın hayati riskini artırır.
Gecikme yaşandığında hasta ağrıdan dolayı hareket edemez ve derin nefes alamaz. Bu durum akciğerlerin sönmesine ve zatürreye davetiye çıkarır. Hareketsiz bacaklarda kan dolaşımı yavaşlar ve pıhtı oluşumu riski doğar; bu pıhtı akciğere veya beyne atabilir. Ayrıca yaşlı cildi çok incedir; 24 saat bile aynı pozisyonda yatmak derin yatak yaralarının açılmasına neden olabilir. Bizim amacımız kemiği mükemmel bir şekilde kaynatmaktan ziyade, hastayı bir an önce ayağa kaldırmaktır. Bu yüzden kemik kalitesi çok zayıfsa, kaynamayı beklemek yerine protez ameliyatı yaparak hastayı ertesi gün yürütmeyi tercih ederiz. Ayrıca bu hastaların kemik erimesi tedavilerini de hemen başlatırız ki diğer kalçalarını da kırmasınlar.
Ameliyatın gecikmesi durumunda oluşabilecek riskler şunlardır:
- Zatürre
- Yatak yarası
- Emboli
- İdrar yolu enfeksiyonu
- Kalp yetmezliği
Eklem içi kırıklarda kireçlenme riski nasıl azaltılır?
Bir kırık eklem yüzeyini ilgilendiriyorsa, yani dizin, kalçanın veya ayak bileğinin büküldüğü kıkırdak yüzeyde bir çatlak varsa, işimiz çok daha hassaslaşır. Eklem yüzeyi, buz pisti gibi pürüzsüz olmalıdır. Eğer kırık parçaları milimetrik olarak yerine oturtulmazsa, orada bir basamak kalır. Bu basamak, her adım atışta, her diz büküşte karşı kıkırdağı zımpara gibi aşındırır. Sonuçta “kireçlenme” dediğimiz, ağrılı ve hareket kısıtlılığı yapan tablo ortaya çıkar.
Bu yüzden eklem içi kırıklarda, örneğin leğen kemiğinin yuvası (asetabulum) veya kaval kemiğinin üst ucu (tibial plato) kırıklarında, ameliyat öncesi üç boyutlu tomografilerle çok detaylı planlama yaparız. Amacımız “anatomik redüksiyon” yani kırığı, sanki hiç kırılmamış gibi orijinal haline getirmektir. Bunu sağlamak için bazen “Pararectus” gibi özel cerrahi yaklaşımlar kullanırız. Bu yeni teknikler sayesinde, karın kaslarını kesmeden, çok daha küçük kesilerle kırık hattını net bir şekilde görebiliyor ve vidaları en doğru açıyla gönderebiliyoruz. Kırık parçalarını ne kadar sıkı bir şekilde birbirine kenetlersek, hasta o kadar erken hareket etmeye başlayabilir. Unutmayın kıkırdak dokusu hareketle beslenir; erken hareket, kireçlenmeyi önlemenin en iyi yoludur.
Eklem kırıklarında tedavi hedefleri şunlardır:
- Pürüzsüz yüzey
- Tam uyum
- Sağlam tespit
- Ağrısız hareket
Kaynamayan kırıklar için Elmas Konsepti nedir?
Bazen her şeyi doğru yapsak da kemikler beklenen sürede, yani genellikle 9 ay içinde kaynamayabilir. Buna “nonunion” yani kaynamama diyoruz. Özellikle enfeksiyonun eşlik ettiği durumlarda tedavi oldukça zorlaşır. Bu tür karmaşık vakalarda “Elmas Konsepti” adını verdiğimiz dört ayaklı bir tedavi stratejisi uygularız. Bunu bir binanın inşaatına benzetebiliriz.
Bir binanın sağlam olması için önce zeminin temiz olması gerekir; biz de önce enfekte dokuları ve ölü kemikleri temizleriz. İkinci olarak sağlam bir iskeleye ihtiyaç vardır; bu da kemiğin plak veya çivilerle hiç oynamayacak şekilde sabitlenmesidir. Üçüncü olarak tuğlaya ihtiyaç duyarız; kemik boşluklarını doldurmak için hastanın leğen kemiğinden aldığımız kendi kemiklerini veya yapay kemik tozlarını (greft) kullanırız. Son olarak da işçilere, yani inşaatı yapacak elemanlara ihtiyaç vardır; bunlar da iyileşmeyi başlatan biyolojik faktörler ve kök hücrelerdir. Elmas Konsepti, bu dört unsuru aynı anda kullanarak, vücudun iyileşme potansiyelini maksimuma çıkarır.
Elmas Konsepti’nin bileşenleri şunlardır:
- Mekanik stabilite
- Damarlanma desteği
- Kemik yapıcı hücreler
- Büyüme faktörleri
Kemik enfeksiyonlarında tedavi yöntemleri nelerdir?
Kemik enfeksiyonu, yani osteomiyelit, ortopedinin en inatçı hastalıklarından biridir. Çünkü kemik dokusunun kan dolaşımı sınırlıdır ve ağızdan veya damardan verilen antibiyotikler enfeksiyonlu bölgeye yeterince ulaşamaz. Bu sorunu aşmak için “lokal antibiyotik tedavisi” uygularız. Ameliyatta kemik çimentosunu antibiyotik tozlarıyla karıştırırız. Bu hamuru, enfeksiyonlu boşluğa boncuklar dizisi gibi veya blok halinde yerleştiririz.
Bu antibiyotikli çimentolar, haftalar boyunca bulunduğu bölgeye çok yüksek dozda antibiyotik salgılar. Bu doz o kadar yüksektir ki damardan vermeye kalksanız hastayı zehirlersiniz, ama sadece o bölgede kaldığı için vücudun geri kalanına zarar vermeden bakterileri öldürür. Özellikle diz veya kalça protezi enfeksiyonlarında, “spacer” dediğimiz, yine bu antibiyotikli çimentodan yapılmış geçici protezler kullanırız. Bu sayede hasta, enfeksiyon tedavisi sürerken yatağa bağlanmaz, dizini büküp açabilir ve hatta üzerine basabilir. Bu “hareketli spacer”lar sayesinde hem enfeksiyon temizlenir hem de eklem donması engellenir. Enfeksiyon tamamen bittiğinde ise kalıcı protezi güvenle yerleştiririz.
Enfeksiyon tedavisinde kullanılan araçlar şunlardır:
- Antibiyotikli boncuklar
- Çimentolu spacerlar
- Yıkama sistemleri
- Vakum pansumanlar
İyileşme sürecinde erken hareket neden önemlidir?
Ameliyat ne kadar başarılı geçerse geçsin, hasta yatağa bağımlı kalırsa sonuç hüsran olabilir. Modern travma cerrahisinde felsefemiz “hayat harekettir”. Hastalarımızı ameliyattan sonraki ilk 48 saat içinde, hatta bazen narkozun etkisi geçer geçmez hareket ettirmeye başlarız. Erken hareketin faydaları saymakla bitmez.
Öncelikle hareket, kan dolaşımını hızlandırarak ödemin inmesini sağlar. Hareketsiz bir bacak şişer ve ağrır, hareket eden bacak ise “kas pompası” sayesinde kanı kalbe geri pompalar. Ayrıca eklemlerin hareket etmesi, eklem sertliğini ve kireçlenmeyi önler. En önemlisi de hastanın psikolojisidir. Tuvaletine kendi gidebilen, yemeğini oturarak yiyebilen bir hasta, iyileşeceğine olan inancını kazanır. Ağrı, hareket ettikçe azalır. Elbette bu süreçte hastanın ağrısını kesmek ve ona moral desteği vermek de cerrahın görevidir. Hastanın “ben iyileşiyorum” demesi, en az attığımız dikişler kadar değerlidir.
Erken hareketin sağladığı faydalar şunlardır:
- Ödemin azalması
- Pıhtı riskinin düşmesi
- Eklem açıklığının korunması
- Kas gücünün artması
Sıkça Sorulan Sorular
Travma cerrahisinde hangi durumlar acil müdahale gerektirir?
Hayati organ yaralanmaları, iç kanamalar, açık kırıklar, beyin travmaları ve nefes alma güçlüğü oluşturan göğüs yaralanmaları gibi durumlar travma cerrahisinde acil müdahale gerektirir ve zaman kaybı hayatı tehdit edebilir.
Travma cerrahisi hangi uzmanlık alanlarını kapsar?
Travma cerrahisi, ortopedi, beyin cerrahisi, genel cerrahi, göğüs cerrahisi ve acil tıp gibi farklı branşların birlikte çalıştığı multidisipliner bir yaklaşımdır. Yaralanmanın tipi ve bölgesine göre ilgili uzmanlar müdahale eder.
Travmatik yaralanmalarda cerrahi müdahale ne zaman tercih edilir?
Cerrahi müdahale genellikle iç organ hasarı, kontrol edilemeyen kanama, ciddi kırıklar ya da organ fonksiyonlarını tehdit eden yapısal bozulmalarda tercih edilir. Karar hastanın genel durumu ve yaralanmanın ciddiyetine göre verilir.
Travma cerrahisinde kullanılan modern tedavi yöntemleri nelerdir?
Günümüzde minimal invaziv cerrahi, laparoskopik girişimler, intramedüller çivileme, doku onarımı ve hızlı stabilizasyon teknikleri travma cerrahisinde yaygın olarak kullanılan modern yöntemler arasındadır.
Travma sonrası iyileşme süreci hangi faktörlere bağlıdır?
İyileşme süreci yaralanmanın tipi, hastanın yaşı, genel sağlık durumu, uygulanan tedavi yöntemi ve fizik tedavi sürecine uyuma bağlı olarak değişir. Komplikasyonların gelişmemesi de süreci olumlu etkiler.
Travma cerrahisi sonrası enfeksiyon riski nasıl azaltılır?
Steril cerrahi koşullar, uygun antibiyotik kullanımı, yara bakımı, erken mobilizasyon ve hastanın hijyen kurallarına uyması enfeksiyon riskini önemli ölçüde azaltır. Doktor kontrolleri de ihmal edilmemelidir.
Travma cerrahisinde çocuk ve yaşlı hastalara yaklaşım nasıl farklılık gösterir?
Çocuklarda büyüme plakları korunmaya çalışılırken, yaşlılarda osteoporoz ve genel sağlık durumu göz önüne alınır. Bu nedenle tedavi planı her yaş grubunda bireysel olarak düzenlenmelidir.
Travma cerrahisinde komplikasyon riski en çok hangi durumlarda artar?
Çoklu organ yaralanmaları, ileri yaş, kronik hastalıklar, geç müdahale ve uygun olmayan ilk yardım uygulamaları komplikasyon riskini artırabilir. Bu gibi durumlarda daha yoğun bir takip gerekir.
Travmatik yaralanmalarda psikolojik etkiler nasıl yönetilir?
Travmalar sonrası gelişen anksiyete, depresyon ve travma sonrası stres bozukluğu psikiyatri desteği ile yönetilmelidir. Özellikle uzun süren tedavi süreçlerinde psikolojik destek, iyileşmenin bir parçası olmalıdır.
Travma sonrası fizik tedavi süreci neden önemlidir?
Travma sonrası fizik tedavi, kas gücünü geri kazandırmak, hareket kabiliyetini artırmak ve günlük yaşama dönüşü hızlandırmak açısından kritik rol oynar. İyileşmeyi hızlandırır ve komplikasyonları azaltır.
Travma Cerrahisi Ne Kadar Sürer?
Travma cerrahisinin süresi, hastanın yaralanma türüne, şiddetine ve müdahale edilen organ ya da sistemlere göre değişir. Basit bir müdahale 1-2 saat sürebilirken, çoklu organ hasarlarında cerrahi birkaç saatten fazla sürebilir. Acil müdahaleler genellikle hızlı planlanır ve hayati tehlikeyi ortadan kaldırmaya odaklanır.
Travma Cerrahisi İçin Hangi Bölüm Veya Doktora Gidilir?
Travma cerrahisi için öncelikle Acil Servise başvurulmalı, ardından ilgili yaralanmaya göre Genel Cerrahi veya Ortopedi ve Travmatoloji gibi branşlara yönlendirilmelidir.

Prof. Dr. Murat Demirel, 1974 yılında Ankara’da doğmuş, 1998 yılında Ankara Üniversitesi Tıp Fakültesi’nden mezun olmuştur. Aynı yıl Ankara Numune Eğitim ve Araştırma Hastanesi 1. Ortopedi ve Travmatoloji Kliniği’nde uzmanlık eğitimine başlamış ve 2004 yılında Ortopedi ve Travmatoloji Uzmanı unvanını almıştır. Uzmanlık sonrası dönemde kas-iskelet sistemi hastalıklarının cerrahi ve konservatif tedavilerine odaklanmış, yenilikçi ortopedik yaklaşımları klinik pratiğine entegre etmiştir.
Omuz, diz, kalça ve ayak bileği eklemlerine yönelik ileri düzey cerrahi uygulamalarda uzmanlaşan Prof. Dr. Demirel; omuz artroskopisi, diz protezi, robotik cerrahi, kök hücre tedavisi ve PRP uygulamaları konularında deneyim sahibidir. Güncel ortopedi pratiğinde fonksiyonel sonuçları artıran minimal invaziv ve biyolojik tedavi yöntemlerini önceliklendirmektedir.
Halen Ankara’daki özel kliniğinde ortopedi ve travmatoloji alanında hasta kabul eden Prof. Dr. Murat Demirel, ileri görüntüleme teknolojileri ve multidisipliner yaklaşımla kişiye özel tedavi planları oluşturmaktadır. Cerrahi ve rejeneratif ortopediyi birleştiren vizyoner yaklaşımıyla, hareket sistemi hastalıklarının tedavisinde yaşam kalitesini merkeze alan modern çözümler sunmaktadır.