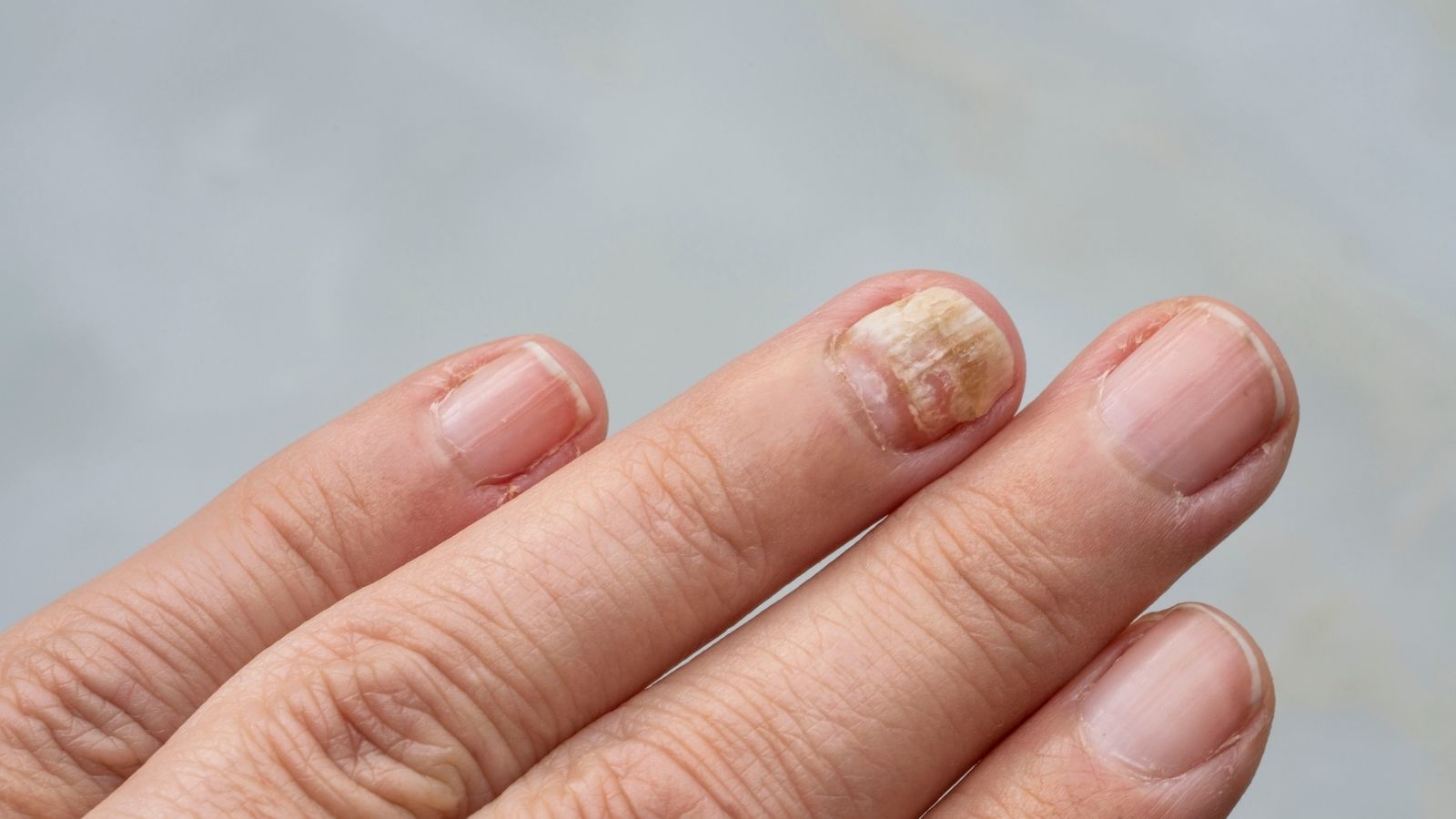
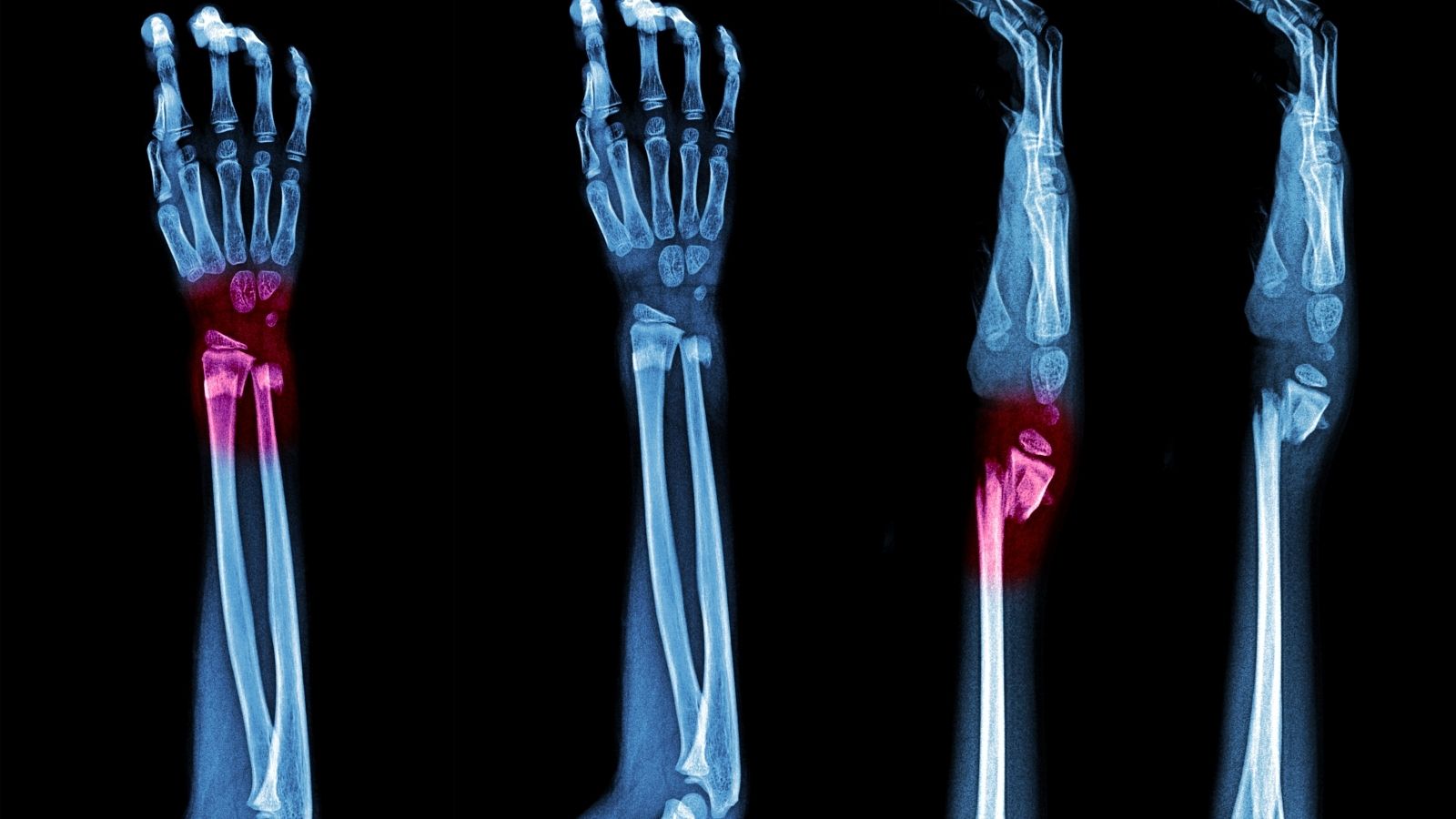
Osteomalazi, kemik dokusunun yeterince mineralize olamaması sonucu kemiklerin yumuşaması ve dayanıklılığının azalması ile karakterize metabolik bir kemik hastalığıdır. En sık D vitamini eksikliği ile ilişkilidir ve kemik ağrısı, kas güçsüzlüğü ve kırık riskinde artış gibi klinik bulgularla seyreder.
D vitamini eksikliğine bağlı osteomalazi, bağırsaklardan kalsiyum ve fosfor emiliminin azalması nedeniyle kemik mineralizasyonunun bozulmasıyla gelişir. Yetersiz güneş ışığına maruz kalma, yetersiz beslenme, kronik böbrek hastalıkları ve bazı ilaçlar bu eksikliğin ortaya çıkmasında önemli risk faktörleri oluşturur.
Osteomalazide görülen belirtiler genellikle yaygın kemik ağrısı, kas güçsüzlüğü ve yürüme güçlüğü şeklinde ortaya çıkar. Özellikle kalça, bel ve bacak kemiklerinde hassasiyet belirgindir. İlerlemiş olgularda kemik deformiteleri ve düşük travma ile gelişen kırıklar klinik tabloya eşlik edebilir.
Osteomalazi tedavisinde temel yaklaşım, altta yatan nedenin düzeltilmesi ve kemik mineralizasyonunun yeniden sağlanmasıdır. D vitamini ve kalsiyum takviyesi, dengeli beslenme ve yeterli güneş ışığına maruz kalma tedavinin ana bileşenlerini oluşturur ve kemik sağlığının yeniden kazanılmasına katkı sağlar.
| Bilmeniz Gerekenler | Bilgi |
| Hastalığın Tanımı | Osteomalazi, erişkinlerde kemik mineralizasyonunun bozulması sonucu kemiklerin yumuşaması ile karakterize metabolik bir kemik hastalığıdır. Çocukluk çağındaki karşılığı raşitizmdir. |
| Temel Patofizyoloji | Kemik matriksinin yeterli düzeyde kalsiyum ve fosfat ile mineralize olamaması sonucu kemik yapısında zayıflama meydana gelir. En sık neden D vitamini eksikliğidir. |
| Başlıca Nedenler | D vitamini eksikliği, yetersiz güneş ışığı maruziyeti, yetersiz beslenme, malabsorpsiyon sendromları (çölyak hastalığı, Crohn hastalığı), kronik böbrek yetmezliği, karaciğer hastalıkları, fosfat kaybına yol açan böbrek tübül hastalıkları ve bazı ilaçlar (antiepileptikler gibi). |
| Risk Faktörleri | İleri yaş, koyu ten rengi, kapalı giyim tarzı, güneşten yetersiz faydalanma, yetersiz beslenme, bariatrik cerrahi öyküsü, kronik böbrek veya karaciğer hastalığı, gebelik ve emzirme dönemi. |
| Belirtiler | Yaygın kemik ağrısı (özellikle kalça, bel ve bacaklarda), kas güçsüzlüğü, yürüme güçlüğü, çabuk yorulma, kemik hassasiyeti ve ileri vakalarda patolojik kırıklar. |
| Fizik Muayene Bulguları | Proksimal kas güçsüzlüğü, hassas kemikler, yürüme bozukluğu (ördekvari yürüyüş), nadiren kemik deformiteleri. |
| Tanı Yöntemleri | Klinik değerlendirme, laboratuvar testleri ve görüntüleme yöntemleri ile konur. Serum D vitamini (25(OH)D), kalsiyum, fosfor, alkalen fosfataz düzeyleri ve paratiroid hormonu ölçülür. Radyografilerde Looser zonları (psödokırıklar) görülebilir. |
| Laboratuvar Bulguları | Düşük 25(OH)D düzeyi, düşük veya normal kalsiyum, düşük fosfor, yüksek alkalen fosfataz ve sekonder hiperparatiroidiye bağlı yüksek paratiroid hormonu düzeyi görülebilir. |
| Görüntüleme Bulguları | Uzun kemiklerde psödokırıklar (Looser-Milkman çizgileri), kemik yoğunluğunda azalma ve nadiren deformiteler. Kemik mineral yoğunluğu ölçümü destekleyici olabilir. |
| Ayırıcı Tanı | Osteoporoz, primer hiperparatiroidizm, kemik metastazları, Paget hastalığı ve diğer metabolik kemik hastalıkları. |
| Tedavi Yaklaşımı | Altta yatan nedene yöneliktir. En sık olarak D vitamini ve kalsiyum replasmanı uygulanır. Eksikliğin derecesine göre oral veya parenteral D vitamini verilebilir. |
| D Vitamini Tedavisi | Yüksek doz D vitamini replasmanı ardından idame tedavisi uygulanır. Serum D vitamini düzeyleri düzenli aralıklarla izlenmelidir. |
| Kalsiyum Desteği | Günlük yeterli kalsiyum alımı sağlanır. Gerektiğinde oral kalsiyum preparatları reçete edilir. |
| Böbrek Kaynaklı Osteomalazi Tedavisi | Aktif D vitamini formları (kalsitriol gibi) ve fosfat takviyesi gerekebilir. Tedavi nefroloji takibi gerektirir. |
| Komplikasyonlar | Tedavi edilmezse kemik kırıkları, kalıcı kemik deformiteleri, ciddi kas güçsüzlüğü ve yaşam kalitesinde belirgin azalma gelişebilir. |
| Korunma Yöntemleri | Yeterli güneş ışığı maruziyeti, dengeli beslenme, risk grubundaki bireylerde düzenli D vitamini takviyesi ve kronik hastalıkların uygun yönetimi. |
| Prognoz | Erken tanı ve uygun tedavi ile genellikle iyi seyirlidir. Tedaviye yanıt alındıkça kemik ağrıları ve kas güçsüzlüğü geriler. Geç tanı durumunda komplikasyon riski artar. |
Yazı İçeriği
Osteomalazi nedir ve kemiklerimizde nasıl bir fiziksel değişime yol açar?
Sağlıklı bir kemik yapısının oluşum sürecini, çok katlı ve dayanıklı bir binanın inşaatına benzetmek mümkündür. Kemiği inşa etmekle görevli olan hücreler, tıpkı bir binanın çelik konstrüksiyonu gibi, öncelikle proteinden oluşan esnek bir organik zemin hazırlar. Bu organik zemine tıpta “osteoid” adı verilir. Çelik iskeletin tek başına binayı ayakta tutmaya yetmeyeceği gibi, osteoid dokusu da tek başına vücut ağırlığını taşıyacak mekanik güce sahip değildir. Bu aşamadan sonra, kalsiyum ve fosfor minerallerinin birleşerek oluşturduğu kristaller bu çelik iskeletin üzerine adeta beton gibi dökülür ve kemik dokusu sertleşerek nihai dayanıklı formunu kazanır.
Osteomalazi tablosunda ise kemiği oluşturan hücreler çelik iskeleti, yani organik zemini üretmeye devam ederler ancak ortada dökülecek bir “beton” yoktur. Gerekli minerallerin kanda yeterli seviyede bulunmaması veya kemiğe yönlendirilememesi nedeniyle mineralizasyon adı verilen bu sertleşme süreci tamamen durur ya da çok yavaşlar. Bunun sonucunda, kemiğin dış yüzeyinde ve içindeki süngerimsi yapıda mineralize olmamış, yumuşak doku birikimleri başlar. Kemikler, yürüme, merdiven çıkma, hatta sadece ayakta durma gibi sıradan fiziksel aktiviteler sırasında kasların kemiğe uyguladığı çekme kuvvetlerine ve yerçekiminin yarattığı yüklere direnemez hale gelir. Zamanla bu yumuşak yapı esnemeye, eğrilmeye ve iskeletin biyomekanik dizilimini tamamen bozmaya başlar.
Çocuklardaki raşitizm ile yetişkinlerdeki osteomalazi arasındaki temel fark nedir?
Her iki metabolik kemik hastalığı da hücresel düzeyde aynı mineralleşme kusurundan, yani kalsiyum, fosfor veya bu mineralleri yöneten D vitamini metabolizmasındaki bozukluklardan kaynaklanır. Ancak bu kusurun iskelet sistemi üzerindeki fiziksel yansımaları, hastanın içinde bulunduğu yaş dönemine ve kemiklerin büyüme aşamasına göre tamamen değişir. Çocukluk çağında, iskelet sistemindeki kemiklerin uç kısımlarında yer alan büyüme plakları henüz kapanmamıştır ve kemik uzamaya devam etmektedir. Bu aktif büyüme döneminde yaşanan kalsiyum ve D vitamini eksikliği, doğrudan büyüme plaklarında hücresel bir karmaşaya ve şekil bozukluklarına yol açar. Henüz sertleşmemiş olan çocukluk kemikleri, yürümeye başlayan çocuğun vücut ağırlığı altında bükülerek “raşitizm” adı verilen, bacaklarda belirgin O veya X şeklinde eğriliklerle karakterize tabloyu yaratır.
Yetişkinlikte ise büyüme plakları çoktan kapanmış, kemik uzaması durmuş ve iskelet nihai boyutlarına ulaşmıştır. Dolayısıyla yetişkinlerde görülen form olan osteomalazide boy kısalması veya büyüme plağı sorunları yaşanmaz. Bunun yerine, ömür boyu kendini yenilemeye devam eden olgun kemik dokusunun kalitesi bozulur. Eski kemik yıkılıp yerine yeni kemik yapılırken, yeni yapılan kısımlar yumuşak kalır. Yetişkin iskeleti daha hacimli ve ağır olduğu için, yumuşayan kemikler vücut ağırlığı altında adeta ezilmeye başlar, iç yapılarında mikroskobik çatlaklar oluşur ve bu durum raşitizmden çok daha farklı bir ortopedik yıkım süreci başlatır.
Kemik yumuşaması olarak da bilinen osteomalazi hastalığının en önemli sebepleri nelerdir?
Kemiklerin sertleşememesi tek bir nedene indirgenemeyecek kadar karmaşık, çok faktörlü bir etiyolojiye sahiptir. Temel sorun daima vücuttaki kalsiyum ve fosfor dengesinin bozulması olsa da bu dengenin bozulmasına yol açan sayısız mekanizma bulunur. Diyetle yetersiz alımdan emilim kusurlarına, genetik böbrek hastalıklarından kullanılan bazı ilaçların yan etkilerine kadar geniş bir yelpaze söz konusudur.
Hastalığın ortaya çıkmasına zemin hazırlayan başlıca faktörler şunlardır:
- D vitamini eksikliği
- Yetersiz güneş maruziyeti
- Çölyak hastalığı
- Crohn hastalığı
- Kronik böbrek yetmezliği
- Mide küçültme ameliyatları
- Uzun süreli epilepsi ilaçları
- Kistik fibrozis
- Primer biliyer kolanjit
- Fosfat kaçağı sendromları
Bu faktörlerin herhangi birinin devreye girmesi, vücudun kalsiyum veya fosforu kemik dokusuna entegre etme yeteneğini ortadan kaldırarak kemik yumuşaması sürecini başlatır.
Güneş ışığı eksikliği osteomalazi gelişimini nasıl bu kadar derinden etkileyebilir?
Kemik sağlığının en temel mimarı olan D vitamini, bağırsaklara “yiyeceklerle alınan kalsiyumu emerek kana karıştır” talimatını veren hayati bir hormondur. Vücudumuzdaki D vitamininin sadece çok küçük bir kısmı somon, yumurta sarısı gibi gıdalarla alınırken, asıl büyük ve etkili kısmı güneş ışınlarının cildimize doğrudan temas etmesiyle biyolojik olarak sentezlenir. Güneşten gelen UVB ışınları ciltteki özel bir molekülü uyararak D vitamini üretimi sürecini başlatır. Daha sonra bu öncü madde önce karaciğere, ardından böbreklere giderek vücudun kullanabileceği aktif forma dönüşür.
Modern şehir hayatında günün büyük bir kısmının kapalı ofislerde geçirilmesi, dışarı çıkıldığında güneş koruyucu kremlerin yoğun kullanımı, kapalı giyim tarzı ve yaşlılığa bağlı olarak evden dışarı çıkamama gibi durumlar cildin D vitamini üretmesini tamamen durdurur. Cam arkasından alınan güneş ışığı UVB ışınlarını filtrelediği için hiçbir işe yaramaz. Vücutta D vitamini eksildiğinde, en kalsiyumdan zengin gıdalar tüketilse bile bu kalsiyum bağırsaklardan emilemez ve dışkı yoluyla atılır. Kandaki kalsiyum seviyesi hızla düşmeye başlar ve vücut, kalp ve sinir sisteminin çalışması için elzem olan kalsiyumu kanda sabit tutabilmek adına mecburen kemiklerdeki kalsiyumu eriterek kana çekmeye başlar. Bu yıkıcı döngü, kemiklerin giderek zayıflamasına ve osteomalazi tablosunun tüm şiddetiyle yerleşmesine neden olur.
Hangi mide ve bağırsak sorunları osteomalazi oluşumuna zemin hazırlar?
D vitamini yapısı gereği yağda eriyen bir vitamin türüdür. Bu biyolojik özellik, vitaminin vücuda alınabilmesi için sindirim sistemindeki yağların düzgün bir şekilde parçalanması ve ince bağırsaklardan sorunsuz bir şekilde emilmesi gerektiği anlamına gelir. Dolayısıyla sindirim kanalında yağların emilimini bozan her türlü kronik hastalık, doğrudan şiddetli bir D vitamini ve buna bağlı kalsiyum eksikliği yaratır. Bu hastalar litrelerce süt içseler veya kilolarca peynir yeseler de hücresel düzeyde açlık çekerler.
Emilimi bozarak kemik yumuşaması riskini ciddi şekilde artıran bazı tıbbi durumlar şunlardır:
- Glüten hassasiyeti
- Kronik pankreatit
- İltihabi bağırsak hastalıkları
- Safra yolu tıkanıklıkları
- Gastrik bypass cerrahisi
- Bağırsak rezeksiyonları
- Kısa bağırsak sendromu
Özellikle son yıllarda obeziteyle mücadele amacıyla giderek daha yaygın şekilde uygulanan bariatrik cerrahi operasyonları, mide hacmini küçültmekle kalmayıp emilimin yapıldığı bağırsak yüzeyini de baypas ettiği için hastaların metabolizmasında kalıcı değişiklikler yaratır. Bu hastaların kemik sağlığı, operasyon sonrasında çok sıkı takip edilmezse birkaç yıl içerisinde ağır osteomalazi tabloları ile karşılaşma riski son derece yüksektir.
Böbrek hastalıkları ve kullanılan bazı ilaçlar osteomalazi tablosunu nasıl ağırlaştırır?
Böbrekler, insan vücudundaki minerallerin geri emilimini veya atılımını ayarlayan en karmaşık süzgeç sistemleridir. Aynı zamanda böbrekler, karaciğerden gelen pasif durumdaki D vitaminini, kemiklerin tanıyıp kullanabileceği son aktif formuna dönüştüren yegane organdır. Kronik böbrek yetmezliği geliştiğinde, bu dönüştürme işlemi yapılamaz ve hasta ne kadar güneşe çıkarsa çıksın kemikleri mineralsiz kalır. Ayrıca böbreklerin filtreleme sistemindeki genetik veya sonradan oluşan hasarlar nedeniyle kalsiyum seviyeleri normal olsa bile, fosfor minerali idrarla sürekli vücuttan atılabilir. “Fosfat kaçağı” adı verilen bu durumda kemik matriksi fosfor olmadan kristalleşemez ve yumuşak kalır.
Bunun yanı sıra diğer kronik hastalıklar için kullanılan bazı tıbbi tedaviler de kemik metabolizmasını baltalar. Örneğin epilepsi (sara) hastalarının uzun yıllar boyunca kullanmak zorunda olduğu bazı antiepileptik ilaçlar, karaciğer enzimlerinin çalışma hızını anormal derecede artırır. Bu hızlanma, vücuttaki D vitamininin çok çabuk parçalanmasına ve etkisini gösteremeden tüketilmesine yol açar. Alüminyum içeren antiasit mide ilaçlarının aşırı tüketimi de bağırsaklarda fosfora bağlanarak onun kana geçmesini engeller ve kemik yumuşamasını hızlandırır.
Sinsi ilerleyen osteomalazi hastalığının en belirgin şikayetleri ve belirtileri nelerdir?
Hastalığın klinik seyri genellikle aylar, hatta yıllar süren çok sinsi bir başlangıç gösterir. İlk aşamalarda ortaya çıkan belirtiler o kadar belirsizdir ki hastalar sıklıkla fibromiyalji, romatizmal hastalıklar veya yaşlılığa bağlı basit eklem kireçlenmesi (artroz) tanısı alarak yanlış tedavilerle zaman kaybederler. Klasik belirtilerin başında vücudun geneline yayılan, derin, sızlayıcı, künt ve zonklayıcı tarzdaki iskelet ağrıları gelir. Bu ağrılar genellikle bel bölgesi, leğen kemiği, uyluk ve baldır kemiklerinde daha yoğun hissedilir.
Hastalığın ilerleyen dönemlerinde en sık karşılaşılan fiziksel belirtiler şunlardır:
- Derin kemik ağrısı
- Göğüs kafesi hassasiyeti
- Kaval kemiği hassasiyeti
- Proksimal kas güçsüzlüğü
- Ördekvari yürüyüş
- Sık kas krampları
- Kronik yorgunluk
- Denge kayıpları
- Patolojik kemik kırıkları
İstirahat halindeyken nispeten tolere edilebilen bu ağrılar; ayağa kalkmak, yürümek, merdiven inip çıkmak veya yatakta sağdan sola dönmek gibi kemiklere mekanik yük binen aktiviteler sırasında dayanılmaz bir hal alır. Hastanın göğüs kafesine (sternum), kaval kemiğine (tibia) veya leğen kemiği kenarlarına dışarıdan parmakla hafif bir baskı uygulandığında bile şiddetli bir hassasiyet ve irkilme hissetmesi teşhis açısından son derece tipiktir.
Kemik ağrısı ve kas güçsüzlüğü osteomalazi hastalarının günlük hayatını nasıl zorlaştırır?
Kemik yapısındaki mineral eksikliği sadece iskelet sisteminin mekanik gücünü düşürmekle kalmaz, aynı zamanda bu kemiklere tutunan ve onları hareket ettiren kasların hücresel fonksiyonlarını da ciddi şekilde bozar. D vitamini eksikliğinin kas hücreleri üzerindeki doğrudan zayıflatıcı etkisi nedeniyle, özellikle vücudun merkezine yakın olan (proksimal) omuz ve kalça çevresi kas gruplarında belirgin bir güçsüzlük, tıbbi adıyla miyopati ortaya çıkar.
Bu kas erimesi ve güç kaybı, hastaların yürüyüş mekaniğini tamamen değiştirir. Kalça çevresi kaslarının gövdeyi dik tutamaması nedeniyle hastalar yürürken gövdelerini sağa sola savurarak adımlarını atarlar. Tıpta “ördekvari yürüyüş” (waddling gait) olarak tanımlanan bu durum dışarıdan bakıldığında bile rahatlıkla fark edilebilir. Kas gücünün azalması yüzünden hastalar alaturka tuvaletten, derin bir koltuktan veya yere çömelmiş bir pozisyondan ayağa kalkarken bacak kaslarını kullanamazlar ve mecburen elleriyle dizlerinden veya etraftaki eşyalardan destek alarak doğrulmaya çalışırlar. Kısa mesafeli ev içi yürüyüşler bile hastada kasların laktik asit birikimiyle aşırı bir yorgunluk hissi yaratır. Tüm bu fiziksel kısıtlılıklar hastanın bağımsızlığını elinden alarak psikolojik bir çöküntüye ve depresyona da zemin hazırlar.
Uzmanlar osteomalazi teşhisini koyarken hangi yöntemleri kullanır?
Osteomalazinin kesin teşhisi; hastanın şikayetlerinin derinlemesine dinlenmesi, spesifik fizik muayene bulguları, detaylı biyokimyasal kan testleri ve radyolojik görüntüleme sonuçlarının büyük bir yapbozun parçaları gibi bir araya getirilmesiyle konur. Kanda bakılan değerlerde, D vitamini (25-OH Vitamin D) seviyesinin genellikle kemik sağlığını korumak için gereken alt sınırın çok altında olduğu görülür.
Teşhis sürecinde hekimlerin sıklıkla başvurduğu temel laboratuvar ve görüntüleme yöntemleri şunlardır:
- Fizik muayene
- Detaylı kan tahlilleri
- Yirmi dört saatlik idrar testleri
- Konvansiyonel röntgen çekimleri
- Kemik mineral yoğunluğu ölçümü
- Manyetik rezonans görüntüleme
- Sintigrafi taramaları
- Kemik biyopsisi
Kan testlerinde kalsiyum ve fosfor seviyeleri düşmüş veya alt sınırda tespit edilirken, kemiklerin sürekli kendi eksikliğini tamir etmeye çalışması nedeniyle “Alkali Fosfataz” (ALP) adı verilen kemik yapım enziminin kanda anormal derecede yükseldiği görülür. Kalsiyum düşüklüğünü telafi etmek ve kana kalsiyum sağlamak amacıyla boyundaki paratiroid bezleri aşırı mesai yapar ve kanda Parathormon (PTH) değerleri zirveye çıkar. Bu biyokimyasal tablo uzman bir hekim için osteomalazinin en net habercisidir.
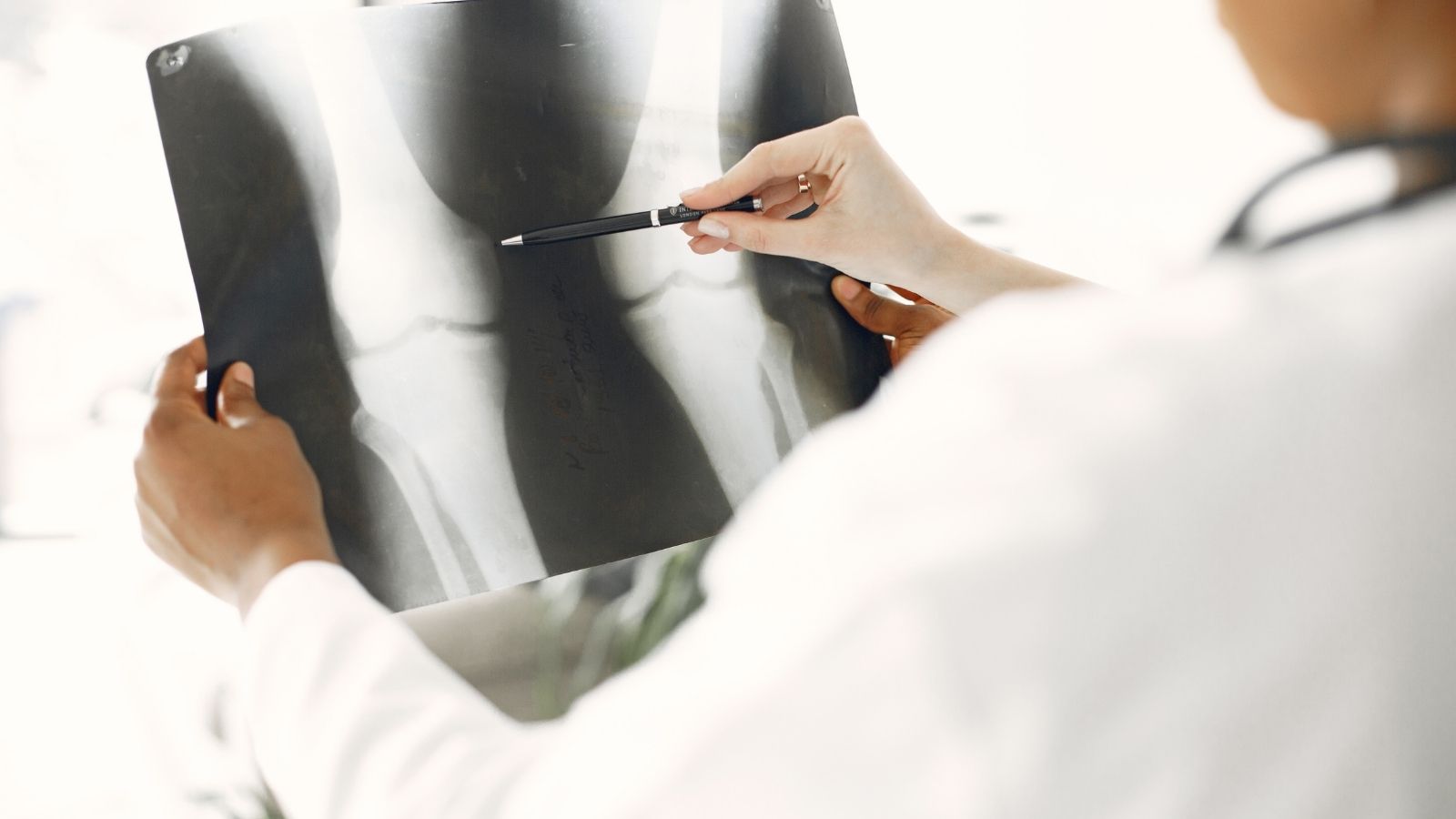
Röntgen filmlerinde görülen ve osteomalazi tanısı koyduran “Looser Zonları” ne anlama gelir?
Klasik röntgen filmleri incelendiğinde, kemiklerin genel görünümünde yoğunluk kaybına bağlı olarak şeffaflaşma, ince korteks yapısı veya adeta bir “buzlu cam” manzarası göze çarpar. Ancak osteomalazi için radyolojik olarak en spesifik ve başka hiçbir hastalıkta görülmeyen patognomonik bulgu, literatürde “Looser zonları” veya psödofraktürler (yalancı kırıklar) olarak bilinen oluşumlardır.
Bu yalancı kırıklar, kemiklerin özellikle mekanik stres altında kalan bölgelerinde, damarların kemiği çaprazladığı noktalarda veya kasların kemiğe yapıştığı alanlarda ortaya çıkar. Uyluk kemiği boynu, leğen kemiği kolları, kaburgalar, köprücük kemiği ve kürek kemiğinin dış kenarları en sık görüldükleri yerlerdir. Röntgende kemik zarına (kortekse) dik açıyla yerleşmiş, kısa, simetrik ve siyah (radyolüsent) çizgiler şeklinde izlenirler. Bunlar gerçek anlamda bir travma sonucu kemiğin ikiye ayrılması değil vücut ağırlığının yarattığı mikro stresler nedeniyle kemikte oluşan çatlakların, sertleşemeyen yumuşak osteoid dokusuyla dolması sonucu ortaya çıkan zayıf hatlardır. Eğer medikal tedavi ile bu bölgelerin içi kalsiyumla doldurulup sertleştirilmezse, bu zayıf bölgeler zamanla aniden kırılarak tam kat gerçek kemik kırıklarına dönüşebilirler.
Osteomalazi ile kemik erimesi (osteoporoz) sıklıkla neden karıştırılır ve farkları nelerdir?
Bu iki yaygın iskelet sistemi hastalığı halk arasında, hatta bazen sağlık profesyonelleri arasında bile sıklıkla aynı şeymiş gibi algılansa da hücresel düzeyde, mekanik boyutta ve tedavi stratejilerinde birbirinden tamamen farklıdırlar. Osteoporozda, yani kemik erimesinde, mevcut kemik yapısı ve mineralizasyonu tamamen normaldir. Kemik serttir, ancak zamanla hücresel yıkım yapımın önüne geçtiği için kemiğin miktarı ve kütlesi azalmıştır. Osteoporotik kemik, içindeki delikler büyümüş ve duvarları incelmiş bir süngere benzer; serttir ancak kırılgandır.
Osteomalazide ise durum tam tersidir. Kemiğin hacminde ve miktarında bir eksilme yoktur, hatta tamir çabası nedeniyle normalden daha kalın ve kaba bile olabilir. Sorun kemiğin miktarında değil niteliğindedir. Mineral içermediği için mevcut kemik bükülebilir ve yumuşaktır. Osteoporoz sinsi bir hırsız gibidir; bir omurga veya kalça kırığı oluşana kadar genellikle hastaya hiçbir ağrı hissettirmez. Osteomalazi ise daha kırık oluşmadan aylar önce yaygın kemik sızlamaları ve kas erimeleriyle hayatı zindana çevirir. Kemik yoğunluğu ölçümü (DEXA) cihazları sadece kemiğin yoğunluğunu okuduğu için her iki hastalıkta da düşük sonuç verebilir. Bu nedenle ayrım mutlaka kan bulguları ve uzman hekimin klinik değerlendirmesiyle yapılmalıdır, aksi takdirde hastaya verilecek yanlış kemik erimesi ilaçları, kemik yumuşamasını daha da içinden çıkılmaz bir hale getirebilir.
Osteomalazi tedavisinde izlenen temel tıbbi adımlar nelerdir?
Osteomalazi tedavisinin temel felsefesi, bedenin yapıtaşlarında eksik olan ne varsa onu doğru sırayla ve doğru dozda yerine koymak, ayrıca bu eksikliğe neden olan altta yatan mide, bağırsak veya böbrek hastalığını tedavi etmektir. Standart uygulamalarda, metabolik tabloyu düzeltmek için agresif bir medikal tedavi protokolü başlatılır. D vitamini seviyesi kritik eşiğin çok altında olan hastalarda doğrudan günlük vitamin alımıyla depoların dolması aylar süreceği için, öncelikle yüksek dozlu bir “yükleme tedavisi” stratejisi izlenir. Bu süreçte genellikle 8 hafta boyunca ağızdan yoğun D vitamini takviyesi verilir. Depolar doldurulduktan sonra ise idame adı verilen, daha düşük dozlu uzun süreli koruma tedavisine geçilir.
Tıbbi tedavi sürecinin birbiriyle bağlantılı kritik adımları aşağıdaki gibidir:
- Yüksek doz vitamin yüklemesi
- Uzun süreli idame tedavisi
- Günlük kalsiyum takviyesi
- Tıbbi fosfor replasmanı
- Altta yatan hastalığın düzeltilmesi
Burada medikal açıdan hayati bir dengeden bahsetmek gerekir. Hastaya sadece yüksek doz D vitamini vermek son derece tehlikelidir. D vitamini ile uyarılan ve aylardır minerale aç olan yumuşak kemikler, kana geçen tüm kalsiyumu bir sünger gibi hızla içlerine çekmeye başlar. Bu duruma tıpta “aç kemik sendromu” adı verilir. Eğer dışarıdan hap olarak ek kalsiyum sağlanmazsa, kandaki kalsiyum seviyesi aniden ve hayati tehlike yaratacak boyutlarda düşerek kalpte ritim bozukluklarına veya kas spazmlarına yol açabilir. Sindirim sistemi sorunları nedeniyle ağızdan alınan ilaçları midesinden emilemeyen Çölyak veya gastrik bypass hastalarında ise bu vitamin ve mineraller doğrudan damar veya kas içi enjeksiyonlarla vücuda verilmelidir.
İlaç tedavisi yeterli olmadığında osteomalazi vakalarında ortopedi uzmanı nasıl devreye girer?
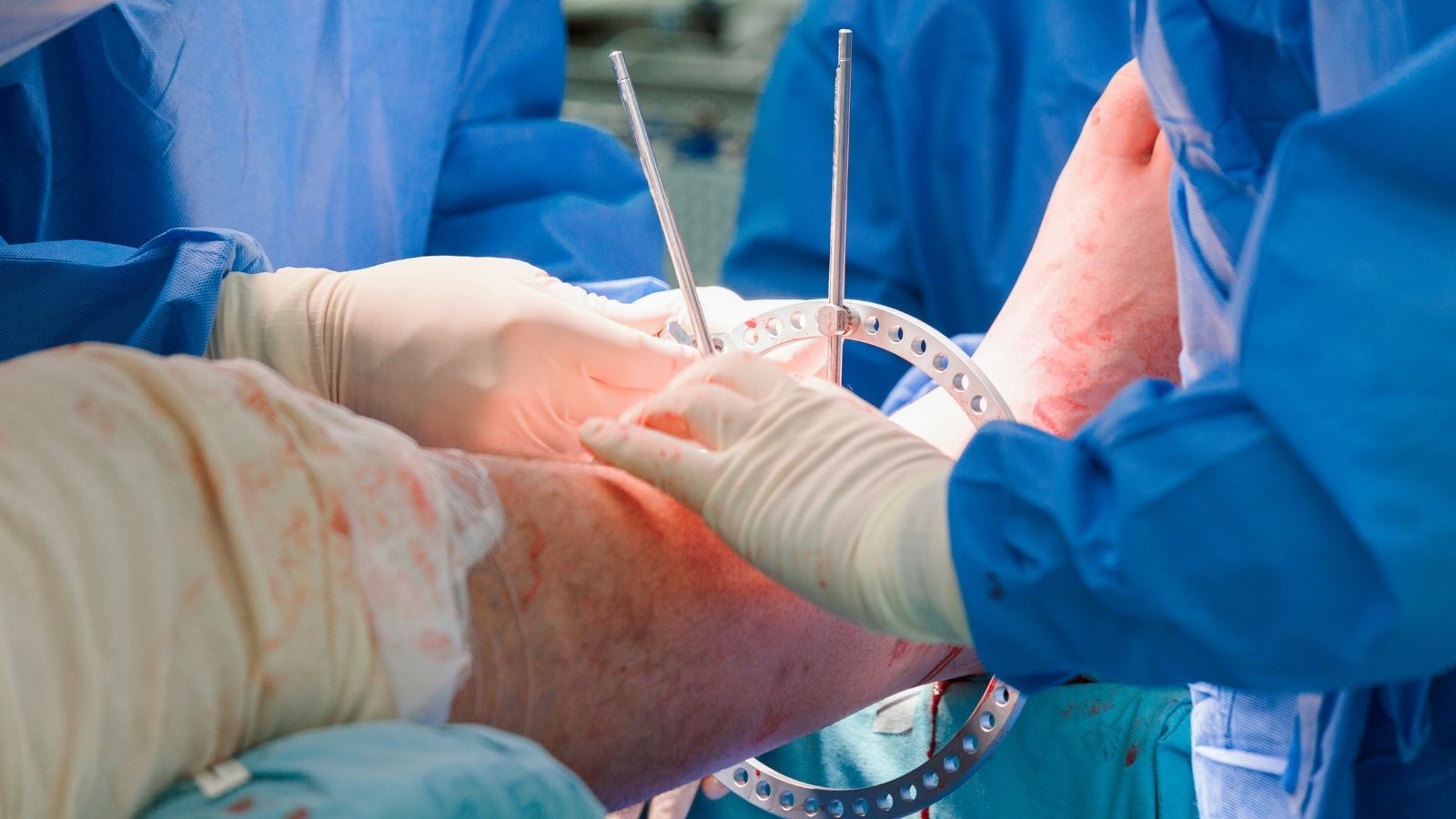
Medikal ilaç tedavileri hastalığın metabolik yönünü mükemmel bir şekilde çözer, kandaki değerleri normale döndürür ve yeni oluşan kemiğin doğru şekilde sertleşmesini garanti altına alır. Ancak teşhiste aylar veya yıllar boyunca geç kalınmışsa, iskelet sisteminde ilaçla geri döndürülemeyecek boyutlarda mekanik hasarlar meydana gelmiş olabilir. Yumuşayan kemiklerin taşıdığı yük altında bükülerek ciddi bacak eğriliklerine yol açtığı, omurgaların çökerek kamburluğa neden olduğu veya Looser zonlarının ilerleyerek kalça, uyluk gibi kritik bölgelerde tam kat parçalı kırıklara dönüştüğü durumlarda, Ortopedi ve Travmatoloji uzmanının cerrahi müdahalesi zorunlu hale gelir.
Ortopedi uzmanının bu noktadaki temel amacı sadece kırığı kaynatmak değil; hastanın dayanılmaz mekanik ağrılarını ortadan kaldırmak, tekrar kendi başına bağımsız yürüyebilmesini sağlamak ve bozulan eklem mekaniğini özel biyomekanik prensiplerle yeniden inşa etmektir. Bununla birlikte bir ortopedi hekiminin osteomalazi cerrahisinde en çok dikkat ettiği husus, zorunlu acil durumlar (örneğin deplase kalça kırıkları) dışında ameliyat öncesinde mutlaka bir hazırlık dönemi geçirmektir. Yumuşak, peynir kıvamındaki bir kemiğe yapılacak cerrahinin başarı şansı çok düşüktür. Bu nedenle planlı ameliyatlar öncesinde hastanın metabolik değerlerinin medikal tedavi ile belirli bir doygunluk düzeyine getirilmesi sabırla beklenir.
Osteomalaziye bağlı kırıklarda cerrahi tedavi neden daha zorludur ve hangi özel teknikler kullanılır?
Osteomalazik yapıdaki bir kemiği ameliyat etmek, standart travmatik bir kırık ameliyatından çok daha fazla teknik zorluk ve risk barındırır. Sağlıklı, sert bir kemiğe metal vida yerleştirildiğinde vida yivleri kemiğe sıkıca tutunur ve güçlü bir sabitleme sağlar. Ancak osteomalazide kemik yapısı alçıpan, çürümüş bir tahta veya sertleşmemiş bir hamur gibi yumuşaktır. Standart kemik vidaları uygulanan yük altında kolayca sıyırabilir ve yerleştirilen metal plaklar kemikten tamamen ayrılabilir (pull-out riski). Bu yetersiz tutunma, ameliyatın tamamen başarısız olmasına ve kırığın tekrar dağılmasına yol açar.
Bu zorlu ve mekanik olarak zayıf kemik yapılarında tercih edilen özel sabitleme yöntemleri şunlardır:
- İntramedüller çivileme
- Kilitli plak sistemleri
- Minimal invaziv cerrahi
- Kemik çimentosu uygulaması
- Biyolojik kemik greftleme
- İlizarov eksternal fiksatörleri
Ortopedi cerrahları bu dezavantajı aşmak için biomekanik yük paylaşımını optimize eden implantlar seçerler. Örneğin uyluk (femur) ve kaval (tibia) kemiklerindeki kırıklarda, kemiğin dış yüzeyine plak vidalamak yerine, kemiğin tam merkezindeki ilik kanalının içerisinden geçen kalın titanyum çiviler (intramedüller çivi) tercih edilir. Bu çiviler, vücut ağırlığının zayıf kemik korteksi yerine sağlam titanyum metal üzerinden aktarılmasını sağlayarak çok daha güvenli bir iç iskelet vazifesi görür. Plak kullanılmasının zorunlu olduğu bölgelerde ise, vida başlarının plağın kendisine kilitlendiği, böylece zayıf kemikten bağımsız olarak tek ve rijit bir blok halinde direnç gösteren “kilitli plak sistemleri” uygulanır. Omurga çökmelerinde ise ağrıyı anında kesmek ve boy kaybını önlemek için omurga gövdesinin içerisine girilerek “kemik çimentosu” enjekte edilen vertebroplasti yöntemleri hayat kurtarıcıdır.
Osteomalaziye bağlı kemik eğriliklerini düzeltmek için yapılan ameliyatlar nasıl planlanır?
Hastalığın uzun yıllar boyunca sessiz ve tedavisiz kalması durumunda, vücudun tüm yükünü taşıyan alt ekstremitelerde (bacaklarda) kemiklerin esnemesine bağlı olarak dizilim kusurları gelişir. Bacakların dışa doğru yay çizdiği parantez bacak (genu varum) veya dizlerin içe doğru birbirine çarptığı çarpık bacak (genu valgum) deformiteleri ortaya çıkar. Bu durum sadece estetik bir sorun değil bacağın mekanik taşıma aksını tamamen bozduğu için diz ve ayak bileği eklemlerinin kısa sürede kireçlenmesine (osteoartrit) yol açan ciddi bir biyomekanik problemdir.
Bu hastaların bacaklarını tekrar düz ve mekanik olarak kusursuz hale getirmek için “osteotomi” adı verilen, kemiğin kontrollü bir şekilde kesilip doğru açıyla yeniden sabitlendiği ameliyatlar yapılır. Ancak ortopedi pratiğinde osteomalazi hastaları için çok net ve tavizsiz bir kural vardır: Aktif osteomalazisi devam eden, yani kan değerleri düşük olan bir hastada kesilen kemikler asla kaynamaz (non-union). Bu nedenle cerrahi düzeltme ameliyatına karar verilmeden önce hasta en az 3 ile 6 ay boyunca yoğun bir metabolik tedavi programına alınır. Laboratuvar sonuçlarında ALP enziminin normale döndüğü ve D vitamini depolarının dolduğu teyit edildikten sonra yapılan planlı cerrahilerde, kemik kaynaması sorunsuz gerçekleşir ve eklemlerin geleceği kurtarılmış olur.
Gebelik, emzirme dönemi ve ileri yaşlarda osteomalazi riskinden korunmak için nelere dikkat edilmelidir?
İnsan yaşamının bazı özel dönemleri, vücuttaki mineral depolarının en çok tüketildiği ve yapım-yıkım dengesinin hassaslaştığı zaman dilimleridir. Kadınlarda gebelik ve ardından gelen laktasyon (emzirme) dönemi bunların başında gelir. Anne karnındaki fetüsün iskelet sistemi gelişirken ihtiyaç duyduğu yüksek miktardaki kalsiyum doğrudan plasenta aracılığıyla annenin kanından çekilir. Eğer annenin beslenme yoluyla aldığı kalsiyum ve D vitamini bu muazzam ihtiyacı karşılayacak düzeyde değilse, anne bedeni kendi kemiklerini eriterek bebeği beslemek zorunda kalır. Bu fedakarlık tablosu, hamilelerde şiddetli leğen kemiği ağrılarına, yürüme zorluklarına ve hamilelik osteomalazisine yol açar. Bu riski ortadan kaldırmak için gebelik sürecinde hekim kontrolünde düzenli vitamin takviyesi aksatılmamalıdır.
İleri yaşlı, geriatrik hastalarda ise mekanizma daha çok yaşlanmanın getirdiği fizyolojik kayıplarla ilişkilidir. Yaşlanan insan cildinin güneşi alsa bile D vitamini sentezleme kapasitesi, genç bir insana göre %75 oranında düşer. Üstüne bir de mide-bağırsak sistemindeki yaşa bağlı yavaşlamalar, kötü beslenme alışkanlıkları ve dışarıda geçirilen zamanın azalması eklenince osteomalazi kaçınılmaz bir son haline gelebilir. Yaşlılardaki kas erimesi (sarkopeni), yumuşamış kemiklerle birleştiğinde ev içinde yaşanacak en ufak bir takılma veya tökezlemede bile hayatı tehdit edebilen kalça kırıkları riski doğurur. Bu yaş grubunun kan değerlerinin sıkı takip edilmesi ve ev ortamındaki düşme risklerinin (kaygan halılar, yetersiz aydınlatma) ortadan kaldırılması multidisipliner takibin olmazsa olmazıdır.
Fizik tedavi ve rehabilitasyon osteomalazi iyileşme sürecine nasıl katkı sağlar?
Medikal tedaviyle metabolik eksiklikler giderilmiş, hatta gerekli durumlarda mükemmel bir ortopedik cerrahi uygulanmış olsa bile, osteomalazi hastalarının tam anlamıyla eski sağlıklarına kavuşması için iyileşme sürecinin son halkası olan fizik tedavi ve rehabilitasyon şarttır. Hastalığın kas dokularında yarattığı hücresel yıkım, zayıflık ve yürüyüş alışkanlıklarındaki bozulmalar sadece kemiklerin sertleşmesiyle otomatik olarak düzelmez. Atrofiye uğramış, yani uzun süre kullanılmadığı ve beslenemediği için erimiş olan kalça, uyluk ve omuz çevresi kaslarının uzman bir fizyoterapist eşliğinde özel dirençli egzersiz programlarıyla aylar süren bir çabayla yeniden güçlendirilmesi gerekir.
Bu süreçte odaklanılan temel rehabilitasyon unsurları aşağıdaki gibidir:
- Proksimal kas güçlendirmesi
- Yürüyüş paterninin düzeltilmesi
- Postür ve duruş eğitimi
- Denge ve koordinasyon egzersizleri
- Ağrı yönetimi ve elektroterapi
- Eklem hareket açıklığı egzersizleri
Yumuşak kemikler nedeniyle zamanla öne doğru eğilmiş, vücut ağırlık merkezi bozulmuş ve kifoz (kamburluk) geliştirmeye başlamış hastaların omurga duruşunu düzeltmek için postür eğitimleri verilir. Şiddetli kemik ağrılarının ve kas spazmlarının devam ettiği nekahet dönemlerinde, hastanın ağrısını hafifletmek ve onu daha aktif egzersizlere hazırlamak için uygulanan TENS (elektriksel sinir uyarımı), ultrason ve sıcak-soğuk ajanlar hastanın motivasyonunu artırır.
Sıkça Sorulan Sorular
Osteomalazi gelişiminde D vitamini eksikliği kemikleri nasıl etkiler?
D vitamini eksikliği bağırsaklardan kalsiyum ve fosfor emilimini azaltır. Bu durum kemik mineralizasyonunun bozulmasına yol açar ve kemikler yeterince sertleşemez. Sonuç olarak kemikler yumuşar, ağrı artar ve özellikle kalça, bel ve bacaklarda zayıflık gelişebilir.
Osteomalazi hangi belirtilerle erken dönemde fark edilebilir?
Erken dönemde yaygın kemik ağrısı, kas güçsüzlüğü ve özellikle kalça çevresinde hassasiyet görülebilir. Hastalar merdiven çıkarken zorlanabilir veya yürürken dengesizlik yaşayabilir. Bu belirtiler zamanla artarak günlük yaşamı etkileyebilir.
Osteomalazi hangi kişilerde daha sık görülür?
Güneş ışığına az maruz kalan kişiler, yaşlılar, kapalı giyinen bireyler, bağırsak emilim bozukluğu olan hastalar ve kronik böbrek hastalığı bulunan kişiler osteomalazi açısından daha yüksek risk taşır. Ayrıca yetersiz beslenme de önemli bir risk faktörüdür.
Osteomalazi hamilelik ve emzirme döneminde neden daha sık ortaya çıkabilir?
Hamilelik ve emzirme döneminde annenin kalsiyum ve D vitamini ihtiyacı artar. Bu ihtiyaç karşılanmazsa kemik mineral dengesi bozulabilir. Uzun süreli eksiklik kemik yumuşamasına neden olarak osteomalazi gelişme riskini artırabilir.
Osteomalazi kas güçsüzlüğüne nasıl yol açar?
Kemik mineralizasyonunun bozulması sadece kemikleri değil kas fonksiyonlarını da etkileyebilir. D vitamini eksikliği kas hücrelerinde enerji üretimini ve kas kasılmasını olumsuz etkiler. Bu nedenle hastalarda özellikle uyluk ve kalça kaslarında güçsüzlük görülür.
Osteomalazi tedavi edilmezse hangi komplikasyonlar gelişebilir?
Tedavi edilmeyen osteomalazi kemiklerde kırılma riskini artırabilir. Özellikle kaburgalar, kalça ve omurga gibi bölgelerde stres kırıkları oluşabilir. Ayrıca uzun vadede yürüme bozuklukları ve kronik ağrı gelişerek yaşam kalitesini ciddi şekilde düşürebilir.
Osteomalazi tanısı koymak için hangi testler kullanılır?
Tanıda genellikle kan testleri ile D vitamini, kalsiyum, fosfor ve alkalen fosfataz seviyeleri değerlendirilir. Ayrıca kemik yoğunluğu ölçümü ve bazı durumlarda röntgen görüntüleri kullanılarak kemik yapısındaki değişiklikler incelenebilir.
Osteomalazi tedavisinde D vitamini ve kalsiyum takviyesi nasıl etki eder?
Tedavide verilen D vitamini ve kalsiyum takviyeleri kemik mineralizasyonunun yeniden sağlanmasına yardımcı olur. Bu destekler bağırsaklardan mineral emilimini artırarak kemiklerin sertleşmesini sağlar ve zamanla ağrı ile kas zayıflığında belirgin iyileşme görülebilir.
Osteomalazi tedavisinden sonra iyileşme süresi ne kadar sürer?
Tedaviye başlandıktan sonra kan değerlerinde düzelme birkaç hafta içinde görülebilir. Ancak kemiklerin tam olarak güçlenmesi birkaç ay sürebilir. Düzenli takip, uygun doz takviye ve güneş ışığına maruz kalma iyileşme sürecini hızlandırabilir.
Osteomalaziyi önlemek için günlük yaşamda hangi önlemler alınabilir?
Yeterli güneş ışığı almak, D vitamini ve kalsiyum açısından zengin beslenmek osteomalazi riskini azaltır. Balık, süt ürünleri ve yumurta gibi besinlerin tüketimi önemlidir. Risk grubundaki kişilerde doktor kontrolünde düzenli takviye kullanımı da önerilebilir.

Prof. Dr. Murat Demirel, 1974 yılında Ankara’da doğmuş, 1998 yılında Ankara Üniversitesi Tıp Fakültesi’nden mezun olmuştur. Aynı yıl Ankara Numune Eğitim ve Araştırma Hastanesi 1. Ortopedi ve Travmatoloji Kliniği’nde uzmanlık eğitimine başlamış ve 2004 yılında Ortopedi ve Travmatoloji Uzmanı unvanını almıştır. Uzmanlık sonrası dönemde kas-iskelet sistemi hastalıklarının cerrahi ve konservatif tedavilerine odaklanmış, yenilikçi ortopedik yaklaşımları klinik pratiğine entegre etmiştir.
Omuz, diz, kalça ve ayak bileği eklemlerine yönelik ileri düzey cerrahi uygulamalarda uzmanlaşan Prof. Dr. Demirel; omuz artroskopisi, diz protezi, robotik cerrahi, kök hücre tedavisi ve PRP uygulamaları konularında deneyim sahibidir. Güncel ortopedi pratiğinde fonksiyonel sonuçları artıran minimal invaziv ve biyolojik tedavi yöntemlerini önceliklendirmektedir.
Halen Ankara’daki özel kliniğinde ortopedi ve travmatoloji alanında hasta kabul eden Prof. Dr. Murat Demirel, ileri görüntüleme teknolojileri ve multidisipliner yaklaşımla kişiye özel tedavi planları oluşturmaktadır. Cerrahi ve rejeneratif ortopediyi birleştiren vizyoner yaklaşımıyla, hareket sistemi hastalıklarının tedavisinde yaşam kalitesini merkeze alan modern çözümler sunmaktadır.