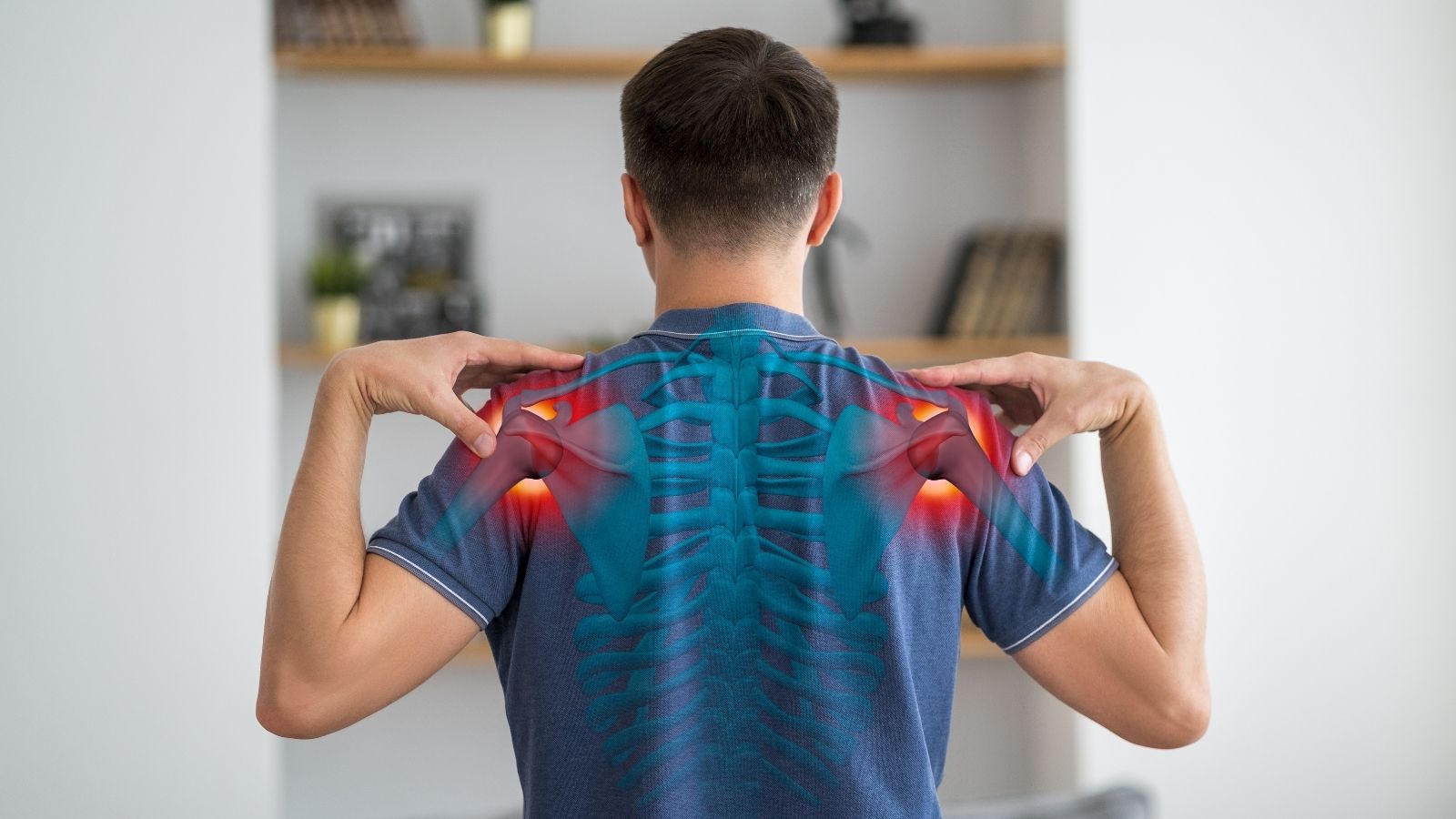
Prof. Dr. Murat Demirel, einer der besten auf Frozen-Shoulder-Behandlung spezialisierten Orthopäden in Ankara, verfügt über langjährige Erfahrung in der Diagnose und Therapie dieser Erkrankung, die zu einer Einschränkung der Schultergelenkbewegungen und starken Schmerzen führt. Die Frozen Shoulder (adhäsive Kapsulitis) entsteht in der Regel durch eine Entzündung und Versteifung der das Schultergelenk umgebenden Kapsel und kann, wenn sie nicht behandelt wird, die Lebensqualität erheblich beeinträchtigen. Unter den Krankenhäusern in Ankara, die eine Behandlung der Frozen Shoulder anbieten, bietet Prof. Dr. Demirel seinen Patienten in Zentren mit modernen physikaltherapeutischen Anwendungen, Injektionsbehandlungen und bei Bedarf operativen Eingriffen individuell abgestimmte Behandlungspläne an.
Im Rahmen der Behandlung wendet er schrittweise und sichere Methoden an, um die Schmerzen seiner Patienten zu lindern und die Schulterbeweglichkeit wiederherzustellen. Wenn die Empfehlungen des Arztes nach der Behandlung der Frozen Shoulder befolgt werden, verläuft der Heilungsprozess dauerhaft und effektiv. Darüber hinaus unterstützt er seine Patienten mit transparenten Informationen über die Behandlungskosten der Frozen Shoulder in Ankara, sodass sie fundierte Entscheidungen treffen können. Auch Sie können jetzt einen Termin vereinbaren, um Ihre Schultergesundheit zu schützen und Ihre Bewegungsfreiheit zurückzugewinnen.
| Krankheitsname | Frozen-Shoulder-Syndrom (Adhäsive Kapsulitis) |
| Betroffener Bereich | Schultergelenkkapsel |
| Symptome | Schulterschmerzen, Bewegungseinschränkung (insbesondere Außenrotation und Abduktion), Nachtschmerzen |
| Diagnosemethoden | Klinische Untersuchung, MRT (Kapselverdickung und Synovitis), Röntgen (zum Ausschluss anderer Ursachen) |
| Ursachen | Die genaue Ursache ist unbekannt; kann mit Trauma, postoperativen Zuständen, längerer Immobilisation und systemischen Erkrankungen wie Diabetes in Zusammenhang stehen |
| Risikofaktoren | Alter 40–60, weibliches Geschlecht, Diabetes, Schilddrüsenerkrankungen, Schulteroperationsanamnese |
| Behandlungsmethoden | Konservativ: NSAR, Physiotherapie, intraartikuläre Steroidinjektionen; bei therapieresistenten Fällen Manipulation oder arthroskopische Kapsellösung |
| Operative Optionen | Kapsellösung mittels Schulterarthroskopie (selten) |
| Komplikationen | Dauerhafte Bewegungseinschränkung, anhaltende Schmerzen, Schultermuskelschwäche |
| Heilungsverlauf | Kann zwischen 6 Monaten und 2 Jahren variieren; Heimübungen und Physiotherapie sind wichtig |
| Präventionsmethoden | Übungen zum Erhalt der Schulterbeweglichkeit, frühe Mobilisation |
| Nachsorgeprozess | Physiotherapeutische Behandlung und regelmäßige Beurteilung der Beweglichkeit |
Yazı İçeriği
Was ist das Frozen-Shoulder-Syndrom und warum tritt es auf?
Unser Schultergelenk ist das beweglichste Gelenk in unserem Körper. Diese große Bewegungsfreiheit verdankt es einer flexiblen und lockeren Struktur, die es wie ein Ballon umgibt. Diese Struktur nennen wir die „Gelenkkapsel“. In einer gesunden Schulter ermöglicht diese Kapsel, dass sich der Arm in alle Richtungen frei drehen, strecken und heben kann.
Beim Frozen-Shoulder-Syndrom läuft hingegen innerhalb dieser Kapsel etwas aus dem Ruder. Der Prozess wird meist durch eine Entzündung der inneren Kapselschicht ausgelöst. Die Reaktion des Körpers auf diese Entzündung ist eine Art „übermotivierter“ Wundheilungsprozess. Fibroblasten, die Reparaturzellen des Körpers, strömen in das Gebiet und beginnen, große Mengen an Kollagen zu produzieren. Normalerweise ist dies etwas Gutes, doch bei der Frozen Shoulder gerät dieser Prozess außer Kontrolle. Die neu gebildeten, unregelmäßigen Kollagenfasern führen zu einer Verdickung und Versteifung (Fibrose) des Kapselgewebes.
Mit der Zeit schrumpft die einst elastische und weite Kapsel, die das Schultergelenk umgibt, sie verdickt sich und wird klebrig – ähnlich wie ein Wollpullover, der nach dem Waschen bei hoher Temperatur eingelaufen ist. Dieser klebrige und steife Zustand der Kapsel verhindert, dass die Schultergelenksflächen geschmeidig übereinander gleiten können, und schränkt die Schulterbewegungen stark ein. Der Begriff „frozen“ (eingefroren) stammt genau daher: Das Gelenk ist mechanisch blockiert. Es handelt sich nicht um ein Problem der Muskelschwäche oder der Nerven, sondern darum, dass die Kapsel physisch verhärtet und zusammengezogen ist.
Was verursacht das Frozen-Shoulder-Syndrom?
Die Ursache dieses Syndroms lässt sich nicht immer eindeutig erklären. Aus diesem Grund wird die Frozen Shoulder in zwei Hauptkategorien eingeteilt.
Primäre Frozen Shoulder: In diesem Fall gibt es kein konkretes Ereignis oder keine erkennbare Ursache, die den Beginn des Syndroms auslöst. Auch ohne Schulterverletzung oder bekannten Auslöser entwickelt sich die Erkrankung spontan (idiopathisch). Es wird angenommen, dass zugrunde liegende systemische Veranlagungen hierbei eine größere Rolle spielen.
Sekundäre Frozen Shoulder: Bei dieser Form gibt es ein Ereignis oder ein Grundleiden, das die Erkrankung auslöst. Jede Situation, die dazu führt, dass die Schulter über längere Zeit unbeweglich bleibt, kann ein Risikofaktor für eine sekundäre Frozen Shoulder sein. Zu den wichtigsten Ursachen gehören:
- Frühere Schulteroperation (z. B. Rotatorenmanschettenrekonstruktion)
- Bruch im Bereich von Arm oder Schulter
- Andere Schulterprobleme wie Rotatorenmanschettenrisse oder Tendinitis
- Lähmung oder Schlaganfall, die eine Unbeweglichkeit des Arms verursachen
- Große Operationen außerhalb der Schulter, z. B. Herz- oder Gehirnoperationen
- Längerfristige Verwendung einer Armschlinge
In diesen Fällen meidet der Betroffene aufgrund von Schmerzen oder im Rahmen des Heilungsprozesses Schulterbewegungen. Diese Immobilität schafft einen idealen Nährboden dafür, dass die Kapsel allmählich verhärtet und sich zusammenzieht – der Kreislauf der Frozen Shoulder beginnt.
Wer ist vom Frozen-Shoulder-Syndrom besonders bedroht?
Obwohl das Frozen-Shoulder-Syndrom bei jedem auftreten kann, erhöhen bestimmte Faktoren das Risiko deutlich. Wenn Sie zu einer der folgenden Gruppen gehören, sollten Sie Ihrer Schultergesundheit besondere Aufmerksamkeit schenken.
Allgemeine Risikofaktoren:
Alter: Am häufigsten tritt die Erkrankung zwischen dem 40. und 60. Lebensjahr auf.
Geschlecht: Frauen sind etwas häufiger betroffen als Männer.
Immobilität: Längere Unbeweglichkeit der Schulter aus beliebigem Grund ist einer der wichtigsten Risikofaktoren.
Genetische Veranlagung: Eine familiäre Häufung von Frozen Shoulder kann das Risiko leicht erhöhen.
Bestimmte gesundheitliche Probleme schaffen einen besonders starken Hintergrund für die Entwicklung einer Frozen Shoulder. Zu diesen systemischen Erkrankungen gehören:
- Diabetes mellitus
- Hypothyreose (Unterfunktion der Schilddrüse)
- Hyperthyreose (Überfunktion der Schilddrüse)
- Morbus Parkinson
- Herz-Kreislauf-Erkrankungen
- Bestimmte Autoimmunerkrankungen
Unter diesen sticht der Diabetes besonders hervor. Die Häufigkeit der Frozen Shoulder kann bei Menschen mit Diabetes bis zu fünfmal höher sein als bei Nichtdiabetikern. Der Grund dafür ist, dass langfristig erhöhte Blutzuckerwerte die Eiweißstrukturen im Körper schädigen. In diesem Prozess lagert sich Zucker an die Kollagenfasern der Gelenkkapsel an. Diese „glykierte“ Kollagenstruktur verliert ihre Elastizität, wird steifer und brüchiger. Dadurch wird die Kapsel anfälliger für Verhärtung und Kontraktion. Außerdem neigt die Frozen Shoulder bei Diabetikern dazu, schwerer zu verlaufen und therapieresistenter zu sein.
Was sind die Symptome und Stadien des Frozen-Shoulder-Syndroms?
Die Frozen Shoulder ist keine Erkrankung, die schlagartig entsteht; sie entwickelt sich meist schleichend über Monate. Dieser Verlauf wird üblicherweise in drei klar unterscheidbare Stadien eingeteilt. Jedes Stadium hat seine charakteristischen Symptome, und die Dauer kann von Person zu Person variieren.
Stadium 1: Einfrierphase (schmerzhaftes Stadium)
Dieses Anfangsstadium dauert meist zwischen 2 und 9 Monaten und ist – wie der Name sagt – durch Schmerzen gekennzeichnet. Anfangs sind die Schmerzen leicht und dumpf, nehmen aber im Laufe der Zeit an Stärke zu und werden schärfer. Sie werden durch Bewegung ausgelöst, können mit der Zeit jedoch auch in Ruhe auftreten. Typische Symptome dieser Phase sind:
- Dumpfer, tief sitzender Schmerz an der Außenseite der Schulter und im oberen Oberarm
- Nachtschmerzen, die den Patienten aus dem Schlaf wecken
- Plötzliche stechende Schmerzen bei Bewegungen wie Anheben oder Drehen des Arms
- Allmählich zunehmende Einschränkung der Schulterbeweglichkeit
- In dieser Phase suchen Patienten häufig wegen Schmerzen den Arzt auf, obwohl die Bewegungseinschränkung noch nicht voll ausgeprägt ist.
Stadium 2: Gefrorene Phase (Steifigkeitsstadium)
Diese Phase dauert etwa 4 bis 12 Monate. In dieser Zeit kann der Schmerz nachlassen. Patienten interpretieren dies mitunter als Besserung, tatsächlich ist die Situation jedoch anders: Während die Schmerzen abnehmen, entwickeln sich deutlich ausgeprägte Steifigkeit und Bewegungseinschränkung in der Schulter. Die Schulter fühlt sich „eingefroren“ und blockiert an. In dieser Phase besteht das Hauptproblem nicht mehr im Schmerz, sondern im Funktionsverlust. Zu den Symptomen gehören:
- Abnahme der Schmerzen im Vergleich zum vorherigen Stadium
- Ausgeprägte Einschränkung der Schulterbewegungen in alle Richtungen (vorwärts, seitwärts, rückwärts)
- Große Schwierigkeiten bei alltäglichen Aktivitäten wie Anziehen, Haare kämmen oder Autofahren
- Unfähigkeit, die Schulter auch mit Hilfe anderer Personen nennenswert zu bewegen
Stadium 3: Auftauphase (Erholungsstadium)
Dies ist das längste Stadium und dauert in der Regel von 6 Monaten bis zu 2 Jahren oder länger. Wie der Name sagt, beginnt in dieser Phase das „Eis“ zu schmelzen. Die Beweglichkeit kehrt nach und nach zurück. Die charakteristischen Merkmale dieses Stadiums sind:
- Allmähliche Zunahme des Bewegungsumfangs der Schulter
- Deutliche Abnahme oder vollständiges Verschwinden der Schmerzen
- Schrittweise Rückkehr zu den normalen Alltagsaktivitäten
Diese Phase erfordert Geduld. Die Genesung verläuft meist langsam, und es kann lange dauern, bis die volle Beweglichkeit wiedererlangt ist. Bei manchen Patienten, insbesondere ohne adäquate Behandlung, kann eine gewisse Bewegungseinschränkung dauerhaft bestehen bleiben.
Wie wird das Frozen-Shoulder-Syndrom diagnostiziert?
Die Diagnose des Frozen-Shoulder-Syndroms basiert weitgehend auf der Krankengeschichte und einer sorgfältigen körperlichen Untersuchung. Bildgebende Verfahren dienen vor allem dazu, andere mögliche Ursachen auszuschließen. Der diagnostische Prozess umfasst im Allgemeinen folgende Schritte:
Anamnese: Zunächst hört der Arzt aufmerksam zu. Es wird erhoben, wann und wie die Beschwerden begonnen haben, wie der Schmerz verläuft, bei welchen Bewegungen er zunimmt und wie er den Alltag beeinflusst. Auch Informationen über andere Erkrankungen wie Diabetes oder Schilddrüsenprobleme sowie frühere Schulterverletzungen sind wichtig, da sie wertvolle Hinweise liefern.
Körperliche Untersuchung: Dies ist der entscheidende Schritt. Es wird der Bewegungsumfang der Schulter beurteilt. Dabei unterscheidet man:
Aktive Beweglichkeit: Bewegungen, die der Patient aus eigener Muskelkraft ausführt.
Passive Beweglichkeit: Bewegungen, die der Arzt ausführt, während der Patient entspannt bleibt.
Das charakteristischste Merkmal der Frozen Shoulder ist eine nahezu gleich ausgeprägte Einschränkung von aktiver und passiver Beweglichkeit. Besonders der Verlust der Außenrotation (Drehen des Arms nach außen) ist sehr auffällig und ein frühes Zeichen. Dieser Befund zeigt, dass nicht eine Muskelschwäche oder ein Riss das Problem ist, sondern dass das Gelenk mechanisch blockiert ist.
Bildgebende Verfahren: Sie sind für die Diagnose meist nicht zwingend, können aber zum Ausschluss anderer Erkrankungen mit ähnlichen Beschwerden eingesetzt werden.
Röntgen: Wird häufig durchgeführt. Bei der Frozen Shoulder ist die Röntgenaufnahme in der Regel unauffällig. Ihr Zweck ist es zu bestätigen, dass keine anderen knöchernen Probleme wie Arthrose oder Kalzifikationen vorliegen.
Magnetresonanztomographie (MRT) oder Ultraschall: Werden nicht routinemäßig eingesetzt, können aber bei unklarer Diagnose oder Verdacht auf Begleitprobleme wie Rotatorenmanschettenriss veranlasst werden. Diese Untersuchungen können eine verdickte Kapsel und eine erhöhte Entzündungsaktivität im Gelenk darstellen.
Kann das Frozen-Shoulder-Syndrom ohne Operation behandelt werden?
Ja, auf jeden Fall. Tatsächlich lassen sich über 90 % der Frozen-Shoulder-Fälle erfolgreich mit nicht-operativen, konservativen Methoden behandeln. Ziel der Therapie ist es, den natürlichen Krankheitsverlauf zu verkürzen, Schmerzen zu lindern und die Schulterfunktion so weit wie möglich wiederherzustellen. Geduld und Therapietreue spielen hierbei eine entscheidende Rolle.
Die Behandlung umfasst in der Regel eine Kombination der folgenden Maßnahmen:
Medikamente: Besonders in der schmerzhaften „Einfrierphase“ werden Medikamente eingesetzt, um die Symptome zu kontrollieren. Meist kommen nichtsteroidale Antirheumatika (NSAR) zum Einsatz. Diese lindern Schmerzen und helfen, die Entzündung im Gelenk zu unterdrücken. So kann der Patient leichter an der Physiotherapie teilnehmen.
Physiotherapie und Rehabilitation: Dies ist der Grundpfeiler der Frozen-Shoulder-Behandlung. Ziel ist es, die verhärtete und verkürzte Gelenkkapsel mit kontrollierten, sanften Dehnübungen allmählich zu dehnen. Ein individueller Übungsplan wird vom Physiotherapeuten erstellt. Der wichtigste Bestandteil dieses Programms sind die Übungen, die der Patient regelmäßig zu Hause durchführt. Die Übungen dürfen niemals so stark sein, dass sie die Schmerzen verschlimmern. Die Hauptziele sind:
- Erhöhung des Bewegungsumfangs der Schulter
- Dehnung der Kapsel und Wiederherstellung ihrer Elastizität
- Kräftigung der Schultermuskulatur zur Stabilisierung des Gelenks
- Schmerzlinderung und Funktionsverbesserung
Kortikosteroid-Injektionen: Hierbei wird ein stark entzündungshemmendes Medikament (Kortison) direkt in das Schultergelenk injiziert. Diese Methode ist besonders im frühen, schmerzhaften Stadium wirkungsvoll. Sie unterdrückt die Entzündung rasch und sorgt für eine deutliche Schmerzminderung. Dadurch entsteht ein „Zeitfenster“, in dem der Patient die physiotherapeutischen Übungen besser und effektiver durchführen kann. Obwohl die Wirkung der Injektion zeitlich begrenzt ist, können die in dieser Phase durch Physiotherapie erzielten Bewegungsgewinne dauerhaft bleiben.
Hydrodilatation (Distensionsarthrographie): Diese Methode wird bei therapieresistenten Fällen in Betracht gezogen. Unter Ultraschallkontrolle wird eine größere Menge sterile Flüssigkeit (meist eine Mischung aus Kochsalzlösung, Lokalanästhetikum und Kortison) in das Gelenk injiziert. Ziel ist es, die verkürzte Kapsel von innen mechanisch zu dehnen und Verklebungen zu lösen. In manchen Fällen kann diese Methode wirksamer sein als eine einfache Injektion.
In welchen Situationen ist eine Operation beim Frozen-Shoulder-Syndrom erforderlich?
Ein operativer Eingriff ist in der Behandlung der Frozen Shoulder in der Regel die letzte Option. Wenn trotz mindestens 6 Monaten konsequenter konservativer Therapie keine deutliche Besserung eintritt, die Bewegungseinschränkung den Alltag weiterhin stark beeinträchtigt und Schmerzen nicht kontrollierbar sind, kann eine Operation in Erwägung gezogen werden.
Werden operative Maßnahmen notwendig, kommen zwei Hauptverfahren in Betracht:
Manipulation in Narkose (MUA): In diesem Verfahren wird der Patient in Vollnarkose versetzt. Der Operateur bewegt das Schultergelenk vorsichtig, aber kraftvoll durch den gesamten Bewegungsumfang. Durch diese Manipulation werden Verklebungen in der Gelenkkapsel gelöst und die verhärtete Kapsel zum Einreißen gebracht, sodass sich die Beweglichkeit schlagartig verbessert. Der Erfolg hängt jedoch entscheidend davon ab, unmittelbar im Anschluss ein intensives und konsequentes Physiotherapieprogramm zu beginnen. Andernfalls kann die Kapsel rasch wieder versteifen.
Arthroskopische Kapsellösung: Dies ist eine modernere Technik, auch als „Schlüssellochchirurgie“ bekannt. Über wenige kleine Hautschnitte werden eine Kamera und spezielle Instrumente in das Schultergelenk eingebracht. Der Operateur betrachtet das Innere des Gelenks auf einem Monitor und schneidet oder vaporisiert gezielt die verdickten, entzündeten und verkürzten Kapselanteile. Die Vorteile dieses Verfahrens sind:
- Sehr kontrollierte und präzise Lösung der Kapsel
- Geringeres Risiko von Komplikationen wie Frakturen im Vergleich zur Manipulation
- Möglichkeit, weitere Probleme im Gelenk gleichzeitig zu diagnostizieren und zu behandeln
Nach beiden operativen Verfahren ist die Rehabilitation mindestens genauso wichtig wie der Eingriff selbst. Die Operation öffnet sozusagen nur die „Tür“; hindurchgehen und den Fortschritt sichern hängt von der Motivation und Mitarbeit des Patienten in der Physiotherapie ab.
Was kann man tun, um dem Frozen-Shoulder-Syndrom vorzubeugen?
Auch wenn es keinen sicheren Weg gibt, die primäre Frozen Shoulder, die ohne erkennbare Ursache entsteht, vollständig zu verhindern, lassen sich wichtige Maßnahmen ergreifen, um das Risiko einer sekundären Frozen Shoulder zu senken. Die wichtigste Strategie besteht darin, eine längerfristige Immobilität der Schulter zu vermeiden.
Wichtige Punkte zur Vorbeugung:
- Nach einer Schulterverletzung oder -operation so früh wie vom Arzt erlaubt mit Bewegungsübungen beginnen.
- Systemische Erkrankungen wie Diabetes konsequent kontrollieren und behandeln. Eine gute Blutzuckereinstellung ist dabei besonders wichtig.
- Die Gelenkgesundheit durch regelmäßige Ganzkörper- und Schulterdehnübungen erhalten.
- Bei beginnenden Schulterschmerzen belastende Aktivitäten reduzieren und nicht einfach abwarten, bis der Schmerz „von selbst“ vergeht.
Wann sollte ich bei Schulterschmerzen einen Spezialisten aufsuchen?
Nicht jede Schulterbeschwerde ist ein Notfall, doch bestimmte Symptome erfordern die Untersuchung durch einen Facharzt für Orthopädie und Traumatologie. Eine frühe Diagnose verbessert den Behandlungserfolg und beugt schwereren Problemen vor. Sie sollten einen Spezialisten aufsuchen, wenn:
- Ihre Schmerzen stark sind und sich innerhalb weniger Tage nicht bessern
- Sie eine sichtbare Schwellung oder Deformität an der Schulter bemerken
- Sie erhebliche Schwierigkeiten haben, den Arm zu heben, zu drehen oder in irgendeine Richtung zu bewegen
- Ihre Schmerzen Sie nachts häufig aus dem Schlaf wecken
- Sie Funktionsverluste haben, die selbst einfache Tätigkeiten wie Anziehen erschweren
- Ihre Schmerzen mit Fieber, Müdigkeit oder anderen allgemeinen Krankheitssymptomen einhergehen
Denken Sie daran: Wenn Schulterschmerzen von in die Brust ausstrahlendem Druck, Atemnot oder Kaltschweißigkeit begleitet werden, kann dies auf ein Herzproblem hinweisen, das sofortige medizinische Hilfe erfordert. In solchen Fällen sollten Sie unverzüglich eine Notaufnahme aufsuchen. Eine genaue Diagnose und ein individueller Behandlungsplan durch einen Spezialisten sind die wichtigste Investition in Ihre Gesundheit.
Frequently Asked Questions
Wohin strahlen Schmerzen bei Frozen Shoulder aus?
Schmerzen bei Frozen Shoulder werden in der Regel an der Außenseite der Schulter und im oberen Bereich des Bizepsmuskels verspürt. Es handelt sich um einen dumpfen, tiefen Schmerz. Er verstärkt sich nachts beim Liegen auf der betroffenen Seite oder wenn Sie versuchen, den Arm plötzlich anzuheben. Manchmal können diese Schmerzen von der Schulter in den Arm ausstrahlen, gehen jedoch in der Regel nicht über den Ellbogen hinaus.
Ist Wärme oder Kälte besser bei Frozen Shoulder?
Dies hängt davon ab, in welchem Stadium sich die Erkrankung befindet. In der frühen „entzündlichen“ Phase mit starken, neu aufgetretenen Schmerzen hilft das Auflegen von Kälte (Eispackung) für 15–20 Minuten, die Schulter zu entlasten. In der „gefrorenen“ und „Auftauphase“, in der die Steifigkeit im Vordergrund steht und die Schmerzen abgeklungen sind, hilft Wärme, die Muskulatur zu entspannen und die Beweglichkeit zu verbessern.
Zu welcher Fachrichtung sollte ich bei Frozen Shoulder gehen?
Bei Frozen-Shoulder-Beschwerden sollten Sie die Fachabteilung Orthopädie und Traumatologie aufsuchen. Dort wird die Erkrankung diagnostiziert, ein individueller Behandlungsplan erstellt und der gesamte Verlauf begleitet. Falls erforderlich, werden Sie zusätzlich in die Physiotherapie überwiesen.
Ist Massage gut bei Frozen Shoulder?
Ja, sie kann auf jeden Fall hilfreich sein. Allerdings handelt es sich nicht um die klassische Entspannungsmassage, die wir kennen. Besonders medizinische Massagetechniken und manuelle Therapie, die von Physiotherapeuten durchgeführt werden, helfen, die verspannte Muskulatur und die steife Kapsel rund um die Frozen Shoulder zu lockern, die Schmerzen deutlich zu reduzieren und den Bewegungsumfang zu verbessern.
Kann Stress Frozen Shoulder verursachen?
Man kann nicht direkt sagen: „Stress verursacht Frozen Shoulder.“ Dennoch ist bekannt, dass intensiver Stress die Körperchemie und die Schmerzschwelle beeinflusst. Unter Stress spannen wir unsere Muskulatur stärker an und nehmen Schmerzen intensiver wahr. Das kann den Beginn eines schmerzhaften Prozesses wie der Frozen Shoulder begünstigen oder bestehende Beschwerden verstärken.
Ist Schröpfen gut für Frozen Shoulder?
Schröpfen ist eine Methode der traditionellen und komplementären Medizin. Ihre Wirksamkeit ist durch wissenschaftliche Studien nicht eindeutig belegt. Einige Patienten berichten von einer Linderung, da sie glauben, dass die Durchblutung gesteigert und die Muskulatur entspannt wird. In der modernen Medizin bilden jedoch Physiotherapie, gezielte Übungen und die vom Arzt verordneten Behandlungen die Grundlage der Frozen-Shoulder-Therapie.
Wozu dienen Schulterinjektionen?
In die Schulter verabreichte Injektionen bestehen in der Regel aus Kortison. Entgegen der landläufigen Meinung ist Kortison kein Schmerzmittel, sondern ein Medikament, das Entzündung und Schwellung in der Schultergelenkkapsel stark unterdrückt. Durch diese Injektion lassen die Schmerzen rasch nach und die Steifigkeit nimmt ab, sodass Sie die physiotherapeutischen Übungen bequemer und effektiver durchführen können.
Welche Übungen sollte man bei Frozen Shoulder machen?
Übungen sind ein unverzichtbarer Bestandteil der Frozen-Shoulder-Behandlung. Häufig werden das „Pendeltraining“ (Vorbeugen und den Arm frei pendeln lassen), das „Wandklettern mit den Fingern“ (den Arm mit Unterstützung der Finger langsam an der Wand nach oben führen) und passive Dehnübungen mit Hilfe eines Stocks empfohlen. Ziel ist es, den Bewegungsumfang sanft zu erweitern, ohne das Gelenk zu überlasten.
Was ist die beste Schlafposition bei Frozen Shoulder?
Die ideale Position ist in Rückenlage. Sie können ein dünnes Kissen unter Ihre schmerzende Schulter legen, um sie zu unterstützen. Wenn Sie auf der Seite schlafen müssen, dann immer auf der gesunden Schulter und legen Sie ein Kissen vor sich, auf das Sie den schmerzenden Arm ablegen. So vermeiden Sie, dass die Schulter während der Nacht überlastet wird und schmerzt. Auf der betroffenen Schulter sollten Sie keinesfalls liegen.
Ist Frozen Shoulder gefährlich?
Nein, die Frozen Shoulder stellt keine lebensbedrohliche Erkrankung dar. Ihr „Gefahrenpotenzial“ liegt darin, die Lebensqualität erheblich zu mindern. Unbehandelt kann sie selbst einfache Tätigkeiten wie Anziehen oder Körperpflege stark erschweren, und die Bewegungseinschränkung kann dauerhaft werden. Daher ist es wichtig, nicht einfach abzuwarten, sondern einen Spezialisten aufzusuchen.
Kann ich bei Frozen Shoulder Eis auflegen?
Ja, insbesondere in den frühen Stadien mit starken Schmerzen und Brennen in der Schulter ist das Auflegen von Eis (in ein Tuch gewickelt) sehr hilfreich. Eis beruhigt die Entzündungsreaktion, reduziert Schwellung und wirkt wie ein natürliches Schmerzmittel. Sie können es mehrmals täglich für jeweils 15–20 Minuten anwenden.
Ist Schwimmen gut für Frozen Shoulder?
Schwimmen ist eine hervorragende Übung, da es das Schultergelenk in alle Richtungen bewegt. Während der akuten, sehr schmerzhaften Phase der Frozen Shoulder wird es jedoch nicht empfohlen. Sobald die Schmerzen unter Kontrolle sind und die Schulter sich wohler anfühlt, kann besonders langsames und kontrolliertes Rückenschwimmen helfen, die Beweglichkeit zurückzugewinnen. Das Wasser reduziert zudem durch den Auftrieb die Belastung des Gelenks.
Wie wird Ozontherapie bei Frozen Shoulder angewendet?
Die Ozontherapie kann als ergänzende Methode eingesetzt werden. Dabei wird medizinisches Ozon in das Schultergelenk oder in schmerzhafte Triggerpunkte in der Umgebung injiziert. Man geht davon aus, dass Ozon die Durchblutung steigert, Entzündungen reduziert und dadurch Schmerzen lindert und die Heilung beschleunigt. In der Regel wird sie in mehreren Sitzungen durchgeführt.
Ist eine Kur- bzw. Thermaltherapie gut bei Frozen Shoulder?
Eine Kur- bzw. Thermaltherapie kann in der chronischen Phase der Frozen Shoulder, nachdem die akuten Schmerzen abgeklungen sind, sehr vorteilhaft sein. Warmes, mineralhaltiges Wasser entspannt die Muskulatur, verbessert die Durchblutung und hilft, die Gelenksteifigkeit zu lösen. Dieses Entspannungsgefühl erleichtert zudem die Durchführung von Übungen. In der akuten, entzündlichen Phase wird Wärme hingegen nicht empfohlen.
Heilt Frozen Shoulder von selbst?
Ja, die meisten Fälle einer Frozen Shoulder bessern sich mit der Zeit. Dieser Zeitraum kann jedoch sehr lang sein – manchmal 1 bis 3 Jahre. Diese Zeitspanne ohne Behandlung, mit Schmerzen und starker Steifigkeit zu überstehen, beeinträchtigt die Lebensqualität erheblich. Mit einer angemessenen Behandlung und regelmäßigen Übungen kann der Verlauf deutlich angenehmer und schneller gestaltet werden.
Wie lange dauert eine Operation bei Frozen Shoulder?
Eine Operation bei Frozen Shoulder ist sehr selten erforderlich und wird nur erwogen, wenn alle anderen Behandlungsmöglichkeiten ausgeschöpft sind. Der Eingriff wird meist in Form einer minimal-invasiven „arthroskopischen Kapsellösung“ durchgeführt. Über einige kleine Schnitte wird die verdickte und verkürzte Gelenkkapsel eingeschnitten und gelöst. Der Eingriff dauert in der Regel zwischen 30 Minuten und 1 Stunde.